- L'ESSENTIEL
- I. UNE PROFESSION INDISPENSABLE À
L'ACCÈS AUX SOINS MAIS INSUFFISAMMENT VALORISÉE
- II. UNE RÉFORME INDISPENSABLE DU CADRE
LÉGISLATIF APPLICABLE À LA PROFESSION
- I. UNE PROFESSION INDISPENSABLE À
L'ACCÈS AUX SOINS MAIS INSUFFISAMMENT VALORISÉE
- EXAMEN DES ARTICLES
- Article 1er
Refonte du cadre législatif applicable à la profession infirmière
- Article 1er bis
Contribution des infirmiers aux soins de premier recours
- Article 1er ter
Conditionner la reprise d'activité des infirmiers
à une évaluation des compétences
- Article 1er quater
Expérimentation d'un accès direct aux infirmiers exerçant dans des structures d'exercice coordonné
- Article 2
Ouvrir la reconnaissance de l'exercice des infirmiers
de spécialité en tant que pratique avancée
- Article 2 bis (nouveau)
Harmonisation des conditions de facturation des indemnités kilométriques
- Article 3
Gage financier de la proposition de loi
- Article 1er
- EXAMEN EN COMMISSION
- RÈGLES RELATIVES À L'APPLICATION DE
L'ARTICLE 45
DE LA CONSTITUTION ET DE L'ARTICLE 44 BIS, ALINÉA 3,
DU RÈGLEMENT DU SÉNAT (« CAVALIERS »)
- LISTE DES PERSONNES ENTENDUES
- · LA LOI EN CONSTRUCTION
N° 557
SÉNAT
SESSION ORDINAIRE DE 2024-2025
Enregistré à la Présidence du Sénat le 29 avril 2025
RAPPORT
FAIT
au nom de la commission des affaires sociales (1) sur
la proposition de loi,
adoptée par l'Assemblée nationale
après engagement de la procédure
accélérée,
sur la profession
d'infirmier,
Par M. Jean SOL et Mme Anne-Sophie ROMAGNY,
Sénateur et Sénatrice
VERSION PROVISOIRE
(1) Cette commission est composée de :
M. Philippe Mouiller, président ;
Mme Élisabeth Doineau,
rapporteure générale ; Mme Pascale Gruny,
M. Jean Sol, Mme Annie Le Houerou, MM. Bernard Jomier, Olivier
Henno, Dominique Théophile, Mmes Cathy Apourceau-Poly,
Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet
Monge, vice-présidents ; Mmes Viviane Malet, Annick
Petrus, Corinne Imbert, Corinne Féret, Jocelyne Guidez,
secrétaires ; Mmes Marie-Do Aeschlimann, Christine
Bonfanti-Dossat, Corinne Bourcier, Céline Brulin, M. Laurent
Burgoa,
Mmes Marion Canalès, Maryse Carrère, Catherine
Conconne, Patricia Demas, Chantal Deseyne, Brigitte Devésa,
M. Jean-Luc Fichet, Mme Frédérique Gerbaud,
MM. Xavier Iacovelli, Khalifé Khalifé, Mmes Florence
Lassarade,
Marie-Claude Lermytte, Monique Lubin, Brigitte Micouleau,
M. Alain Milon, Mmes Laurence Muller-Bronn, Solanges Nadille,
Anne-Marie Nédélec, Guylène Pantel,
M. François Patriat, Mmes Émilienne Poumirol,
Frédérique Puissat, Marie-Pierre Richer, Anne-Sophie Romagny,
Laurence Rossignol, Silvana Silvani, Nadia Sollogoub, Anne Souyris,
M. Jean-Marie Vanlerenberghe.
Voir les numéros :
|
Assemblée nationale (17ème législ.) : |
654, 1029 et T.A. 65 |
|
|
Sénat : |
420 et 558 (2024-2025) |
|
L'ESSENTIEL
Essentielle à l'accès aux soins, la profession infirmière, forte de 600 000 professionnels en activité, souffre pourtant d'une insuffisante reconnaissance et d'un cadre d'exercice obsolète.
La commission a soutenu la présente proposition de loi, transmise par l'Assemblée nationale, qui s'attelle à mieux valoriser la profession et refondre son encadrement législatif. Elle a adopté 19 amendements visant à sécuriser, encadrer et préciser ses dispositions
*
**
I. UNE PROFESSION INDISPENSABLE À L'ACCÈS AUX SOINS MAIS INSUFFISAMMENT VALORISÉE
A. UNE PROFESSION EN PROFONDE MUTATION
1. Une profession à la démographie dynamique répondant à des besoins de santé croissants
La profession infirmière constitue, au niveau national comme international, le principal vivier de professionnels de santé. Selon l'Organisation mondiale de la santé (OMS), elle rassemblait en 2018, à elle seule, plus de 55 % des professionnels de santé recensés en Europe et dans les Amériques. La profession compte, en France, plus de 600 000 professionnels en activité.
La profession bénéficie, surtout, d'une démographie particulièrement dynamique. En France, le nombre d'infirmiers aurait crû de 8 % entre 2013 et 2021, pendant que les effectifs de médecins n'augmentaient que de 5 %. Dans l'hypothèse d'un maintien des politiques et des comportements constatés, leur nombre pourrait atteindre 820 000 en 2050.
Ce développement de la profession ne suffit pas, toutefois, à répondre à l'augmentation rapide des besoins, portée par le vieillissement de la population et la prévalence croissante des maladies chroniques. Le ministère de la santé estimé que 80 000 infirmiers supplémentaires seraient nécessaires en 2050.
2. Une diversification des modalités d'exercice des infirmiers
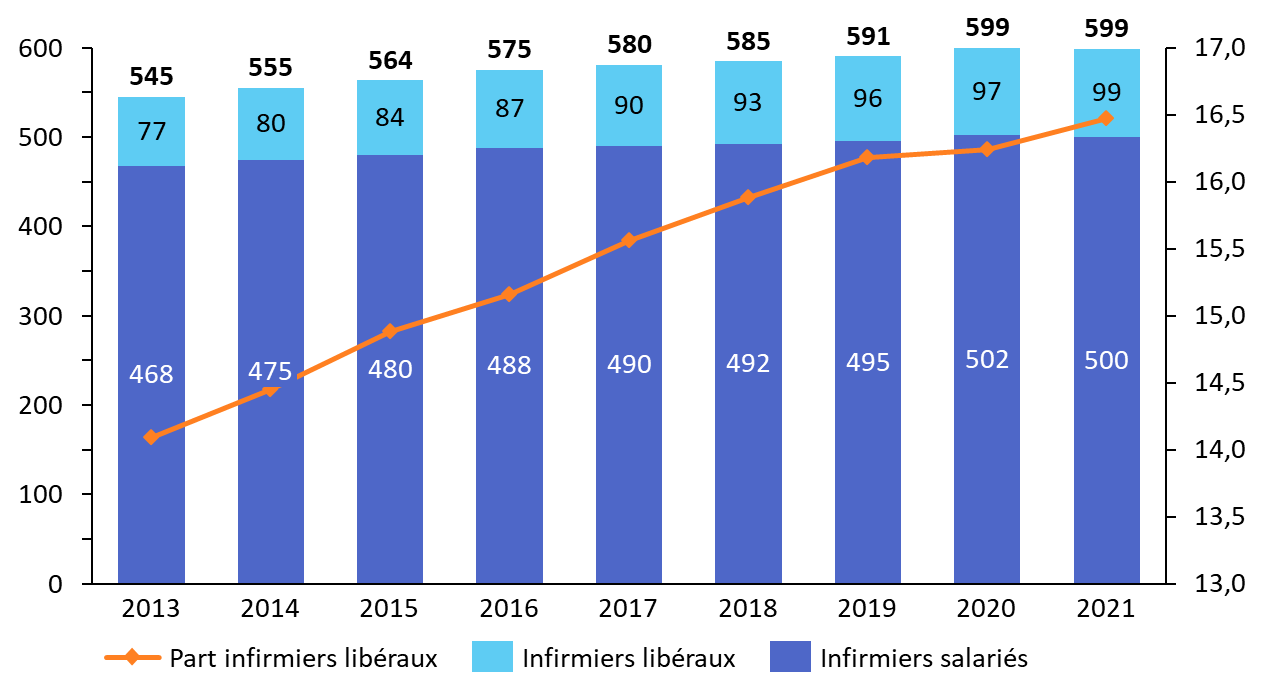
La profession infirmière, autrefois hospitalo-centrée, s'exerce désormais dans une grande diversité de structures : établissements médico-sociaux, centres de santé, crèches et écoles, services de santé publique, etc. Dans le même temps, l'exercice libéral, en cabinet, à domicile ou en maison de santé, ne cesse de se développer et concerne désormais 16,5 % de la profession.
Répartition des infirmiers
par mode
d'exercice (2013, 2021, projection en 2050)
Source : Commission des affaires sociales du Sénat, d'après des données et projections Drees (2024)
Les conditions d'exercice de la profession se sont également diversifiées, à côté du « métier socle », avec la création de trois spécialités infirmières (anesthésistes - IADE, de bloc opératoire - Ibode et puériculteurs) et de l'infirmier en pratique avancée (IPA), qui ouvrent droit à des compétences élargies sous réserve du suivi d'une formation complémentaire.
B. DES ENJEUX DE RECONNAISSANCE ET D'ÉVOLUTION DES COMPÉTENCES
1. Un fort sentiment de manque de reconnaissance traverse la profession
La profession souffre d'un sentiment répandu de manque de reconnaissance. Les conditions de travail dégradées dans de nombreux établissements de santé semblent alimenter une forte rotation des effectifs et, parfois des abandons de métier. Les conditions de rémunération des infirmiers sont fréquemment décrites comme insatisfaisantes. En ville, les principaux actes infirmiers n'ont pas fait l'objet d'une revalorisation significative depuis 2009.
La pratique avancée infirmière, fondée en 2016, donne accès à une autonomie élargie et à des compétences accrues par rapport au métier socle, notamment en matière de prescription. Pour autant, le coût de la formation et l'absence de modèle économique viable ont entamé l'attractivité du métier d'IPA et induit un déploiement en-dessous des attentes.
Les spécialités infirmières, consacrées dès l'Après-Guerre, aspirent quant à elles à la reconnaissance d'une forme de pratique avancée propre à leur exercice. Si leur activité ne revêt pas l'ensemble des caractéristiques de la pratique avancée, leur formation, de grade master pour les IADE et les Ibode, et leurs compétences élargies les en rapprochent en effet.
2. Un cadre d'exercice obsolète, malgré des extensions de compétences récentes
Essentielle au sein du système de santé, la profession demeure pourtant, dans le code de la santé publique, définie en référence au monopole médical. Par dérogation à ce monopole, l'intervention des infirmiers n'est possible que sur un champ circonscrit d'actes limitativement énumérés par un décret d'actes de 2004. Ce dernier distingue le « rôle propre » de l'infirmier des actes ne pouvant être réalisés que sur prescription ou sous supervision médicales.
Cet encadrement apparaît excessivement rigide et inadapté aux évolutions de la profession, malgré les nombreuses extensions de compétences récemment portées par la loi et la possibilité donnée aux acteurs de conclure, localement, des protocoles de coopération permettant des transferts de compétences. Un phénomène de « glissement de tâches » est fréquemment reporté, conduisant les infirmiers à réaliser des actes en dehors de leur champ de compétences reconnu.
II. UNE RÉFORME INDISPENSABLE DU CADRE LÉGISLATIF APPLICABLE À LA PROFESSION
A. LA MISE EN PLACE D'UN CADRE ADAPTÉ AUX ÉVOLUTIONS DE LA PROFESSION
1. Une refonte du socle législatif applicable à la profession
Tenant compte des limites, désormais bien documentées, du cadre actuel, l'article 1er réforme en profondeur l'encadrement juridique de la profession. La loi se bornerait, désormais, à définir les principales missions et conditions d'exercice de la profession, renvoyant au décret le soin de définir les domaines d'activité et de compétence des infirmiers, et à l'arrêté celui de fixer la liste des actes et soins qu'ils réalisent. La commission a adopté sur ces dispositions trois amendements visant :
- à préciser que les infirmiers exercent leur activité non pas seulement « en complémentarité », mais « en coordination » avec les autres professionnels de santé ;
- à renvoyer au décret et à l'arrêté la définition des soins relationnels ;
- à consacrer dans la loi la recherche en sciences infirmières dont le développement, en France, apparaît indispensable.
Ces nouvelles dispositions conduiront à une reconnaissance bienvenue de la consultation et du diagnostic infirmiers. Ces notions, anciennes, sont fondées sur le rôle propre de l'infirmier et se distinguent donc sans ambiguïté de la consultation et du diagnostic médicaux.
Le nouveau cadre applicable confère également aux infirmiers un pouvoir de prescription de produits de santé et d'examens complémentaires nécessaires à l'exercice de leur profession, listés par arrêté. La commission a souhaité rétablir la saisine de l'Académie nationale de médecine sur cet arrêté, supprimée par l'Assemblée nationale : celle-ci apparaît habituelle et souhaitable. Afin que cette consultation ne retarde pas l'entrée en vigueur de cette nouvelle compétence, elle a toutefois prévu que cet avis serait réputé émis en l'absence de réponse au-delà de trois mois.
La commission souligne que ces dispositions devraient donner lieu à une révision rapide des référentiels de compétences et de formation des infirmiers, ainsi qu'à un réexamen de leurs conditions de rémunération.
2. L'extension de l'accès direct aux infirmiers et la valorisation de leur rôle en premier recours
L'article 1er ouvre également l'accès direct aux infirmiers en soins de premier recours, dans le cadre de leur rôle propre comme de leur rôle prescrit. Dans la mesure où le rôle prescrit désigne, précisément, les actes que l'infirmier ne peut réaliser que sur prescription médicale préalable, la commission a adopté un amendement recentrant cet accès direct sur le seul rôle propre. Elle souhaite que ces dispositions favorisent la mise en place, en ville, de conditions de prise en charge des actes infirmiers cohérentes avec l'autonomie reconnue à la profession dans ce périmètre.
L'article 1er quater permet l'autorisation, à titre expérimental, d'un accès direct aux infirmiers au-delà de leur rôle propre, dans le cadre d'un exercice coordonné. La commission a soutenu cette expérimentation et adopté trois amendements pour en sécuriser la mise en oeuvre, en la recentrant, en ville, sur les structures d'exercice coordonné les plus intégrées, en prévoyant une saisine préalable de la Haute Autorité de santé et de l'Académie nationale de médecine et en précisant que le rapport d'évaluation devrait être remis au Parlement six mois avant l'échéance légale et se prononcer sur l'opportunité d'une généralisation.
3. Un renforcement de l'accompagnement à la reprise d'exercice des infirmiers
Alors que la profession infirmière est particulièrement touchée par les interruptions d'activité - l'Ordre recense 7 000 radiations par an, les dispositifs existants n'apparaissent pas suffisants pour assurer l'accompagnement nécessaire aux professionnels souhaitant reprendre leur exercice, ni pour garantir la qualité et la sécurité des soins. La commission a donc approuvé les dispositions de l'article 1er ter, qui envisagent de soumettre les infirmiers en reprise d'activité à une évaluation de leur compétence et, le cas échéant, de les orienter vers une formation ou un stage.
L'adoption d'un amendement de ses rapporteurs a permis de préciser ce dispositif, en encadrant entre trois et six ans la durée minimale d'interruption d'activité au-delà de laquelle les infirmiers seront soumis à l'évaluation de compétences et en rendant obligatoire la réalisation d'une formation ou d'un stage en cas d'inadéquation entre les compétences et les standards.
B. UNE MEILLEURE VALORISATION DE LA PRATIQUE AVANCÉE ET DES SPÉCIALITÉS INFIRMIÈRES
Souhaitant répondre à la demande des spécialités infirmières, l'article 2 ouvre la pratique avancée à d'autres diplômes que celui d'IPA. La commission, qui plaide pour cette valorisation des compétences des infirmiers spécialisés depuis la loi dite « Rist 2 », émet toutefois de fortes réserves sur la rédaction retenue, qui semble fondre toutes les spécialités dans le métier d'IPA et suscite une vive inquiétude pour la sécurité et la pérennité de l'exercice spécialisé parmi les professionnels.
Limités dans leur initiative par l'irrecevabilité financière, les rapporteurs espèrent aboutir, avec l'appui du Gouvernement, à une rédaction qui satisfasse les attentes légitimes de reconnaissance des infirmiers de spécialité sans diluer leurs caractéristiques, en consacrant une forme de pratique avancée spécifique qui exclue, notamment, l'accès direct. Si cette évolution est envisageable à court terme pour les IADE et les Ibode, les rapporteurs estiment qu'elle doit être subordonnée, pour les puériculteurs, à une réingénierie et une universitarisation de leur formation.
La rédaction retenue devra éviter d'engendrer des scissions au sein des spécialités, en réservant l'accès à la pratique avancée aux diplômés les plus récents, titulaires du grade de master. Les rapporteurs appelleront donc le Gouvernement à prévoir des dispositifs de formation complémentaire ou de validation des acquis de l'expérience pour que l'accès à la pratique avancée puisse être ouvert, au sein d'une même spécialité, à tous les professionnels volontaires.
La commission se félicite de l'élargissement des lieux d'exercice en pratique avancée aux services de protection maternelle et infantile et d'aide sociale à l'enfance, ainsi qu'aux crèches et aux établissements scolaires, pertinent et utile à l'accès aux soins. Elle a souhaité sécuriser le dispositif, en spécifiant par amendement que l'exercice en établissement scolaire doit se faire en lien avec un médecin, comme le prévoit la loi pour l'ensemble des autres lieux d'exercice.
Bien qu'elle juge nécessaire une réflexion sur l'évolution des mentions du diplôme d'IPA, la commission a supprimé la demande de rapport sur le sujet, conformément à sa position habituelle.
Après l'article 2, la commission a, enfin, adopté un amendement de Patricia Demas visant à harmoniser à l'échelle nationale la définition de l'agglomération retenue pour le calcul des indemnités kilométriques, considérant qu'il s'agissait là d'une mesure d'équité pertinente entre les professionnels en exercice sur le territoire.
Réunie le mardi 29 avril sous la présidence de Philippe Mouiller, la commission des affaires sociales a adopté cette proposition de loi, modifiée par 19 amendements.
EXAMEN DES ARTICLES
Article
1er
Refonte du cadre législatif applicable à la profession
infirmière
Cet article propose de refondre le cadre législatif applicable à la profession infirmière, en définissant ses grandes missions, en consacrant les notions de consultation infirmière et de diagnostic infirmier et en autorisant les infirmiers à prescrire des produits de santé et examens listés par arrêté. Il autorise également l'accès direct aux infirmiers pour les soins de premier recours. Enfin, il prévoit le lancement d'une négociation sur la rémunération des infirmiers à chaque mise à jour de leurs compétences réglementaires.
La commission a adopté cet article modifié par neuf amendements recentrant l'accès direct prévu aux seuls actes relevant du rôle propre de l'infirmer, consacrant dans la loi les notions de coordination interprofessionnelle et de sciences infirmières et prévoyant que l'Académie nationale de médecine devra rendre un avis sur la liste des produits de santé et examens que les infirmiers seront autorisés à prescrire.
I - Le dispositif proposé
A. La profession infirmière, essentielle au système de santé, conserve pourtant un encadrement juridique ancien et inadapté
1. Les infirmiers, bénéficiant d'une démographie dynamique, répondent à des besoins de santé multiples et en rapide augmentation
a) Une profession à la démographie dynamique, mais faisant face à des besoins de santé en rapide augmentation
Du fait de sa démographie comme de son rôle de proximité auprès des patients, la profession infirmière occupe un rôle essentiel dans l'accès aux soins, favorisé par une démographie dynamique.
· La profession infirmière est, aux niveaux national et international, la profession de santé la plus nombreuse.
L'Organisation mondiale de la santé (OMS) recensait, en 2018, près de 28 millions d'infirmiers dans le monde. Les densités mesurées pour 10 000 habitants s'élevaient, en moyenne à 79,3 infirmiers en Europe et 83,4 infirmiers dans les Amériques. La profession rassemblait à elle seule, dans ces deux aires géographiques, plus de 55 % des professionnels de santé recensés1(*).
En France, la démographie de la profession apparaît particulièrement dynamique ces dernières années. D'après la direction de la recherche, des études, de l'évaluation et des statistiques (Drees) des ministères sociaux, le nombre d'infirmiers en emploi aurait augmenté de 8 % entre 2013 et 2021 pour s'établir, cette dernière année, à environ 600 0002(*). Dans la même période, les effectifs de médecins n'augmentaient que de 5 %3(*).
· Ce dynamisme pourrait toutefois se révéler insuffisant, compte tenu de l'importance des infirmiers dans le système de santé et de l'augmentation anticipée des besoins.
D'après la Drees, du fait du vieillissement de la population et de l'augmentation de la prévalence des maladies chroniques, les besoins en soins infirmiers augmentent plus vite que le nombre de professionnels.
Ce constat est vérifié pour la période récente et devrait l'être à nouveau dans les prochaines décennies. La Drees estime ainsi que, bien que le nombre d'infirmières soit appelé à progresser encore jusqu'à atteindre un peu plus de 820 000 en 2050 en cas de maintien des politiques de formation et des comportements observés actuellement, le vieillissement de la population et l'augmentation des maladies chroniques nécessiteraient encore 80 000 infirmiers supplémentaires à cette date4(*).
b) Des conditions d'exercice particulièrement diversifiées
Les conditions et lieux d'exercice des infirmiers apparaissent particulièrement diversifiés.
· L'exercice salarié demeure largement majoritaire au sein de la profession.
En 2021, d'après la Drees, 83,5 % des infirmiers exerçants étaient salariés. Les trois quarts de ces infirmiers étaient en poste à l'hôpital - dont 57 % des infirmiers salariés dans un établissement public et 19 % dans un hôpital privé5(*).
La profession exerce également au sein des établissements ou services sociaux ou médico-sociaux : ceux-ci rassemblent 11 % des infirmiers salariés dont, selon l'Inspection générale des affaires sociales (Igas), 6 % exerçant en établissement d'hébergement pour personne âgée dépendante (Ehpad)6(*).
Certains infirmiers salariés exercent, enfin, en centres de santé, au sein des établissements scolaires ou dans des laboratoires.
· L'exercice en libéral, bien que minoritaire, connaît une croissance soutenue ces dernières années.
Entre 2013 et 2021, la part des infirmiers libéraux dans le total des infirmiers recensés a, ainsi, fortement progressé, passant de 14 % à 16,5 %7(*). Dans le même temps, la part des infirmiers exerçant dans un hôpital public a diminué de 49 % à 47 %.
Nombre d'infirmiers salariés et
d'infirmiers libéraux
et part des infirmiers libéraux dans
l'effectif entre 2013 et 2021
En milliers
Source : Commission des affaires sociales du Sénat, d'après des données Drees (2024)
Afin de favoriser la qualité et l'accessibilité des soins infirmiers, la convention conclue avec l'assurance maladie encadre l'exercice libéral. L'installation sous convention n'est, en principe, possible que lorsque l'infirmier justifie d'une expérience professionnelle de vingt-quatre mois au cours des six années précédant la demande8(*). En outre, dans les zones sur-dotées, le conventionnement ne peut être accordé qu'au bénéfice d'un infirmier assurant la succession d'un confrère qui cesse son activité définitivement dans la même zone9(*).
2. Un cadre juridique fondé sur un décret d'actes ancien, distinguant les différentes modalités d'intervention de l'infirmier
a) Une profession demeurant définie en référence au monopole médical
Classée par le code de la santé publique parmi les « auxiliaires médicaux »10(*), la profession infirmière demeure, comme de nombreuses professions paramédicales, définie en référence au monopole médical.
· La loi accorde, en effet, une compétence générale aux médecins pour le diagnostic ou le traitement de pathologies.
Par exception au principe de protection de l'intégrité corporelle encadré par le code pénal11(*), les médecins sont, ainsi, habilités à pratiquer tous les actes de diagnostic, de prévention et de traitement. Sauf circonstances exceptionnelles et en application d'une obligation déontologique, ils ne peuvent toutefois entreprendre ou poursuivre des soins, ni formuler des prescriptions dans des domaines qui dépassent leurs connaissances, leur expérience et les moyens dont ils disposent12(*).
Le monopole médical est protégé par l'infraction d'exercice illégal de la médecine. Encourt à ce titre, aux termes du code de la santé publique, deux ans d'emprisonnement et 30 000 euros d'amende toute personne non titulaire des diplômes, certificats et titres exigés pour l'exercice de la profession de médecin :
- qui prend part, même en présence d'un médecin, à l'établissement d'un diagnostic ou au traitement de maladies, congénitales ou acquises, réelles ou supposées, par actes personnels, consultations verbales ou écrites ou par tous autres procédés quels qu'ils soient ;
- ou qui pratique l'un des actes professionnels prévus dans une nomenclature fixée par arrêté pris après avis de l'Académie nationale de médecine13(*).
Cet arrêté14(*) distingue les actes ne pouvant être pratiqués que par les docteurs en médecine, les actes ne pouvant être exécutés par des auxiliaires médicaux que sous la responsabilité et la surveillance directe d'un médecin et les actes ne pouvant être exécutés par des auxiliaires médicaux que sur prescription médicale mais en dehors de la présence du médecin.
· L'intervention des infirmiers n'est envisagée que par dérogation au monopole médical et sur un champ circonscrit d'actes limitativement énumérés.
La loi ne donne de la profession qu'une définition tautologique : « Est considérée comme exerçant la profession d'infirmière ou d'infirmier toute personne qui donne habituellement des soins infirmiers sur prescription ou conseil médical, ou en application du rôle propre qui lui est dévolu. »15(*)
Le code de la santé publique prévoyant que les dispositions relatives à l'exercice illégal de la médecine ne s'appliquent pas aux personnes qui accomplissent, dans les conditions prévues par décret en Conseil d'État pris après avis de l'Académie nationale de médecine, les actes professionnels dont la liste est établie par ce même décret16(*), un « décret d'actes » fixe avec précision la liste des soins pouvant être réalisés par les infirmiers.
Cette architecture juridique est inhabituelle à l'international. Dans un rapport de 2022 relatif à la profession et à la formation infirmières, l'Inspection générale des affaires sociales (Igas) observe ainsi que la profession infirmière est fréquemment définie par des grandes missions, plutôt que par une liste d'actes, dans les pays comparables à la France. En Espagne, en Italie, au Royaume Uni et en Allemagne, la loi et le décret fixent les grandes missions de la profession ou ses conditions de formation, mais ne dressent pas de liste exhaustive des actes techniques que les infirmiers sont habilités à accomplir17(*).
b) Un cadre réglementaire ancien : le décret d'actes de 2004
Un décret de 2002 relatif aux actes professionnels et à l'exercice de la profession d'infirmier18(*), modifié et codifié en 200419(*), constitue encore, ainsi, l'ossature du cadre juridique applicable à la profession. Il définit la profession et dresse la liste des actes pouvant être réalisés par les infirmiers, en distinguant ceux relevant de leur rôle propre, ceux nécessitant une prescription médicale et ceux ne pouvant être réalisés que sous la supervision directe d'un médecin.
· Le décret définit, d'abord, l'exercice de la profession. Celui-ci comporte l'analyse, l'organisation, la réalisation de soins infirmiers et leur évaluation, la contribution au recueil de données cliniques et épidémiologiques et la participation à des actions de prévention, de dépistage, de formation et d'éducation à la santé20(*). Le décret précise que les soins infirmiers ont notamment pour objet, dans le respect des droits de la personne, dans le souci de son éducation à la santé et en tenant compte de la personnalité de celle-ci :
- de protéger, maintenir, restaurer et promouvoir la santé physique et mentale des personnes ou l'autonomie de leurs fonctions vitales physiques et psychiques ;
- de participer à l'évaluation du degré de dépendance des personnes ;
- de contribuer à la mise en oeuvre des traitements en participant à la surveillance clinique et à l'application des prescriptions médicales ;
- de participer à la prévention, à l'évaluation et au soulagement de la douleur et de la détresse physique et psychique des personnes et d'accompagner, en tant que de besoin, leur entourage21(*).
· Appartiennent au rôle propre de l'infirmier les soins liés aux fonctions d'entretien et de continuité de la vie et visant à compenser partiellement ou totalement un manque ou une diminution d'autonomie.
Le décret précise que, pour ces actes, l'infirmier a compétence pour prendre les initiatives et accomplir les soins qu'il juge nécessaires : il identifie les besoins, pose un diagnostic infirmier, formule des objectifs de soins, met en oeuvre les actions appropriées et les évalue22(*). Il peut, sous sa responsabilité, assurer ces soins avec la collaboration d'aides-soignants, d'auxiliaires de puériculture ou d'accompagnants éducatifs et sociaux qu'il encadre, et inscrire cette collaboration dans le cadre de protocoles de soins infirmiers23(*).
Relèvent notamment du rôle propre :
- les soins et procédés visant à assurer l'hygiène de la personne et de son environnement ;
- l'aide à la prise des médicaments non injectables, la vérification de leur prise à la surveillance de leurs effets ;
- l'installation de la personne dans une position en rapport avec sa pathologie ou son handicap, le lever de la personne et l'aide à la marche ne faisant pas appel aux techniques de rééducation ;
- le recueil des observations de toute nature susceptibles de concourir à la connaissance de l'état de santé de la personne ;
- la réalisation, la surveillance et le renouvellement des pansements non médicamenteux ;
- l'aide et le soutien psychologique24(*).
· Le décret liste, par ailleurs, les actes appartenant au « rôle prescrit » de l'infirmier, que celui-ci est habilité à pratiquer en application d'une prescription médicale ou d'une prescription établie par un infirmier en pratique avancée (IPA), qualitative et quantitative, datée et signée. Ces actes peuvent également être réalisés en application d'un protocole écrit, établi par un médecin et comportant les mêmes précisions. Figurent parmi ceux-ci :
- les scarifications, injections et perfusions ;
- l'administration de médicaments autres que ceux mentionnés dans le rôle propre ;
- les prélèvements de sang par ponction veineuse ou capillaire, par cathéter veineux, ou par ponction artérielle25(*) ;
- la mise en place et l'adaptation des traitements antalgiques, dans le cadre de protocoles écrits préétablis par un médecin26(*).
· Le décret liste également des actes que l'infirmier ne peut accomplir que sous supervision médicale. Ces derniers doivent faire l'objet d'une prescription médicale écrite, qualitative et quantitative, et ne peuvent être réalisés qu'à la condition qu'un médecin puisse intervenir à tout moment. Ils comprennent notamment :
- les injections et perfusions de produits d'origine humaine ;
- la préparation, l'utilisation et la surveillance des appareils de circulation extracorporelle ;
- la pose de dispositifs d'immobilisation ;
- les soins et surveillance des personnes, en postopératoire27(*).
· En outre, le décret d'actes de 2002 précise le rôle de l'infirmier, en l'absence de médecin et en situation d'urgence ou de détresse psychologique.
L'infirmier est alors autorisé à mettre en oeuvre des protocoles de soins d'urgence, préalablement écrits, datés et signés par le médecin responsable. En dehors de la mise en oeuvre du protocole, il peut également décider des gestes à pratiquer en attendant que puisse intervenir un médecin28(*).
· Au-delà des actes de soins, le décret énumère enfin les domaines transversaux d'intervention de l'infirmier, dans lesquels il peut proposer ou organiser des actions. Figurent parmi ceux-ci :
- la formation initiale et continue du personnel infirmier, des personnels qui l'assistent et éventuellement d'autres personnels de santé ;
- la formation, l'éducation, la prévention et le dépistage, notamment dans le domaine des soins de santé primaires et communautaires ;
- l'éducation à la sexualité et la participation à des actions de santé publique ;
- la recherche dans le domaine des soins infirmiers et la participation à des actions de recherche pluridisciplinaires29(*).
B. Un cadre juridique inadapté, contribuant au sentiment de manque de reconnaissance de la profession
1. Malgré des extensions de compétences récentes, le cadre juridique actuel apparaît inadapté à l'évolution de la profession infirmière
a) Des extensions de compétence récentes ayant encore complexifié le cadre juridique applicable
Les compétences légales et réglementaires des infirmiers ont connu, ces dernières années, plusieurs extensions ciblées qui ont complexifié l'encadrement juridique de la profession.
· Aucune compétence générale n'étant reconnue aux infirmiers en la matière, le législateur a, d'abord, directement autorisé les infirmiers à prescrire certains produits de santé et adapter certaines prescriptions.
Afin de favoriser le sevrage tabagique, la loi de modernisation de notre système de santé de 2016 a ainsi, d'abord, autorisé les infirmiers à prescrire des substituts nicotiniques30(*). La loi relative à l'organisation et à la transformation du système de santé (OTSS) de 2019 a étendu cette faculté aux solutions et produits antiseptiques ainsi qu'au sérum physiologique à prescription médicale facultative31(*).
La loi de 2019 a également autorisé les infirmiers à adapter la posologie de certains traitements dans le cadre d'un protocole et d'un exercice coordonné. Cette adaptation ne peut avoir lieu que sur la base de résultats d'analyses de biologie médicale, sauf en cas d'indication contraire du médecin, et sous réserve d'une information du médecin traitant désigné par le patient32(*).
Enfin, la loi de 2022 relative à la protection des enfants a autorisé les infirmiers puériculteurs, sauf indication contraire du médecin, à prescrire des dispositifs médicaux de soutien à l'allaitement listés par arrêté33(*).
· Les compétences des infirmiers en matière de vaccination ont, par ailleurs, été progressivement étendues ces dernières années.
Alors que les injections destinées aux vaccinations figurent, de longue date, parmi les actes que l'infirmier est habilité à pratiquer sur prescription médicale34(*), la loi l'autorise également à administrer sans prescription certains vaccins, dont le champ a été progressivement élargi. Les infirmiers ont ainsi été autorisés :
- à vacciner contre la grippe saisonnière sans prescription médicale toute personne majeure pour laquelle cette vaccination est recommandée35(*) ;
- à prescrire et administrer le vaccin contre le covid-19 à toute personne, à l'exception de certains patients à risque36(*).
Surtout, suivant une recommandation de la Haute Autorité de santé (HAS) de janvier 202237(*), la loi de financement de la sécurité sociale (LFSS) pour 2023 a plus largement autorisé les infirmiers à prescrire ou administrer sans prescription préalable certains vaccins listés par arrêté38(*). Ces nouvelles compétences ont été précisées par un décret de 202339(*) permettant aux infirmiers :
- de prescrire certains vaccins à la condition d'avoir suivi une formation complémentaire, lorsque l'infirmier n'a pas suivi d'enseignement relatif à la prescription de vaccins dans le cadre de sa formation initiale ;
- d'administrer les vaccins qu'ils peuvent prescrire ;
- d'administrer, sans prescription médicale préalable de l'acte d'injection, des vaccins listés par arrêté40(*).
· Enfin, plusieurs lois récentes ont renforcé les compétences des infirmiers dans des champs circonscrits.
La loi dite « Rist 2 » de 2023 a, d'abord, autorisé les infirmiers exerçant au sein d'une équipe de soins en établissement de santé, en établissement médico-social ou, en ville, au sein des structures d'exercice coordonné, à prendre en charge la prévention et le traitement de plaies ainsi qu'à prescrire des examens et produits de santé listés par arrêté41(*).
La LFSS pour 2023 a, par ailleurs, créé des rendez-vous de prévention proposés aux assurés à certains âges42(*), dont la conduite a été ouverte aux infirmiers par un arrêté de mai 202443(*).
Enfin, pour limiter l'attente des patients et en l'absence de médecin disponible, les infirmiers ont été autorisés, d'abord à titre expérimental dans six régions et pour un an44(*), à signer les certificats de décès. Cette expérimentation a été étendue à l'ensemble du territoire national45(*), puis récemment inscrite dans le droit commun par la LFSS pour 202546(*). Un décret d'avril 2025 soumet cette nouvelle compétence à une condition de formation47(*).
b) Un cadre juridique demeurant inadapté aux évolutions de la profession
Malgré ces extensions de compétences récentes, le cadre juridique applicable à la profession d'infirmiers apparaît inadapté aux évolutions rapides que connaît la profession.
· Du fait du faible développement des dispositifs législatifs de partage de tâches, le décret d'actes demeure, en effet, un cadre contraignant pour la profession.
Créés par la loi dite « Hôpital, patients, santé et territoires » (HPST) de 200948(*), les protocoles de coopération permettent à des professionnels de santé travaillant en équipe de s'engager, à leur initiative, dans une démarche de coopération pouvant impliquer des transferts d'activités ou d'actes dérogatoires à la répartition législative des compétences entre professions, pour mieux répondre aux besoins des patients49(*). Ces protocoles peuvent, ainsi, permettre d'expérimenter des transferts de compétences avant d'envisager leur généralisation.
La conclusion de protocoles a été encouragée ces dernières années et les procédures facilitées. La loi OTSS de 2019 a, dans cet objectif, distingué :
- les protocoles nationaux, portés par le Comité national des coopérations interprofessionnelles (CNCI) et autorisés sur l'ensemble du territoire par arrêté pris après avis de la HAS, qui peuvent être mis en oeuvre localement sur simple déclaration à l'agence régionale de santé (ARS)50(*) ;
- des protocoles locaux, applicables dans un établissement de santé, un groupement hospitalier de territoire, un établissement médico-social, une équipe de soins primaires ou spécialisés ou une communauté professionnelle territoriale de santé (CPTS), à son initiative, après une simple déclaration au directeur général de l'ARS51(*).
Toutefois, l'IGAS observait encore, en 2022, le manque d'adhésion des acteurs à ce dispositif. Elle dénombrait 43 protocoles nationaux concernant les infirmiers, sur les 56 autorisés à cette date, et soulignait l'absence d'évaluation rigoureuse de leur mise en oeuvre par le ministère, susceptible de documenter leurs apports et de justifier leur généralisation52(*).
· Dans ce contexte, du fait de la rigidité du cadre applicable, un phénomène de « glissement de tâches » est fréquemment observé, amenant les infirmiers à réaliser des actes en dehors de leur champ de compétences légal et réglementaire.
Les glissements rapportés concernent la réalisation par les infirmiers :
- d'actes devant, en principe, être réalisés par le médecin, tels que la pose de sonde urinaire chez l'homme ou de systèmes d'immobilisation après réduction ;
- ou d'actes relevant de leur rôle prescrit sans prescription médicale préalable, tels que la réalisation de certains pansements, la mise en place et la surveillance de cathéters, la dispensation d'antalgiques de niveau 1 ou 2, etc.53(*)
Cette situation peut être encore aggravée par le surcroît d'activité ou lors des crises sanitaires. Selon une enquête du CNOI, menée auprès de presque 60 000 infirmiers, 30 % des répondants estimaient, à la fin de l'année 2020, exercer des tâches sortant de leur champ de compétences réglementaire pour faire face au surcroît d'activité lié au covid-1954(*).
Pour limiter le risque d'obsolescence et les risques associés aux glissements de tâche, l'Igas recommandait, en 2022, d'adopter une logique d'actualisation régulière du décret d'actes55(*).
2. Un sentiment répandu de manque de reconnaissance de la profession
a) Des conditions de travail dégradées et des interrogations sur l'attractivité de la profession
· De nombreuses études font état, d'abord, de conditions de travail difficiles, singulièrement au sein des établissements de santé.
La commission d'enquête sénatoriale sur la situation de l'hôpital observait ainsi, en 2022, une dégradation des conditions de travail des infirmiers antérieure à la crise sanitaire et s'accentuant depuis56(*). Elle relevait que « Les personnels infirmiers signalent notamment une accentuation des modifications de planning, parfois à la dernière minute, des déplacements d'un service à un autre, des rappels sur des jours de repos ou de congé pour remplacer des collègues absents, du recours aux heures supplémentaires et au travail de week-end, au-delà de deux fois par mois. Ils décrivent une spirale délétère, l'absentéisme ou les départs aggravant plus encore les conditions d'exercice pour les présents. »57(*)
Le sentiment de décalage entre la charge de travail, les exigences de qualité et les moyens disponibles apparaît important : en décembre 2021, selon une enquête du CNOI, 71 % des infirmiers exerçant à l'hôpital estimaient ne pas disposer du temps nécessaire pour prendre en charge leurs patients et 54 % de ceux exerçant au sein d'un établissement public affirmaient ressentir un syndrome d'épuisement professionnel58(*).
· Cette situation semble alimenter une forte rotation des effectifs hospitaliers et, parfois, des abandons de métier.
D'après une étude de la Drees, sur une période d'observation de trente ans s'étendant de 1989 à 2019, 54 % des infirmiers hospitaliers le sont toujours après dix années de carrière. Ce taux tombe à 50 % pour les infirmiers qui ont commencé à exercer dans la deuxième moitié des années 2000. Dans cette dernière population, 10 % sont devenus infirmiers libéraux et 11 % sont sans emploi59(*).
Le collège de la HAS, dans une rare lettre ouverte de mars 2022, a souligné l'importance de l'enjeu attaché aux ressources humaines hospitalières. Observant que « Les acteurs du secteur estiment qu'environ 5 à 10 % des postes d'infirmiers sont vacants dans les établissements de santé », la HAS a rappelé que « ces pénuries compromettent inévitablement la qualité des soins et des accompagnements » et « contribuent également à la dégradation des conditions de travail des professionnels restant en poste, accentuant ainsi la pénibilité des métiers. »60(*)
Pour apporter une première réponse à ces difficultés, garantir la qualité des soins et des conditions d'exercice, une loi de janvier 2025 prévoit la définition, par décret pris après avis de la HAS, d'un ratio minimal de soignants par lit ouvert ou par nombre de passages dans les activités ambulatoires61(*).
b) Des conditions de rémunération jugées insatisfaisantes
Les infirmiers dénoncent également des conditions de rémunération insatisfaisantes, en ville comme en établissement de santé.
· Les infirmiers dénoncent, d'abord, la progression insuffisante des tarifs applicables aux actes réalisés, en ville, par les infirmiers libéraux et les conditions de leur prise en charge.
Si l'avenant n° 10 à la convention infirmière, signé en juin 2023, a permis une revalorisation des indemnités forfaitaires de déplacement de 10 %62(*), les principaux actes réalisés par les infirmiers libéraux n'ont pas fait l'objet d'une revalorisation significative depuis 2009. Du fait de l'inflation observée dans la période récente, la valeur réelle des tarifs associés a sensiblement diminué.
Cette situation a récemment conduit le législateur à demander au Gouvernement la remise d'un rapport relatif à l'attractivité du métier d'infirmier et les modalités de revalorisation du tarif des actes63(*).
Par ailleurs, alors que les infirmiers sont compétents pour initier et accomplir les actes de leur rôle propre qu'ils jugent nécessaires, la nomenclature générale des actes professionnels (NGAP) conditionne, sauf exception, la prise en charge de ces actes, lorsqu'ils sont personnellement effectués par un auxiliaire médical, à l'existence d'une prescription médicale écrite qualitative et quantitative64(*).
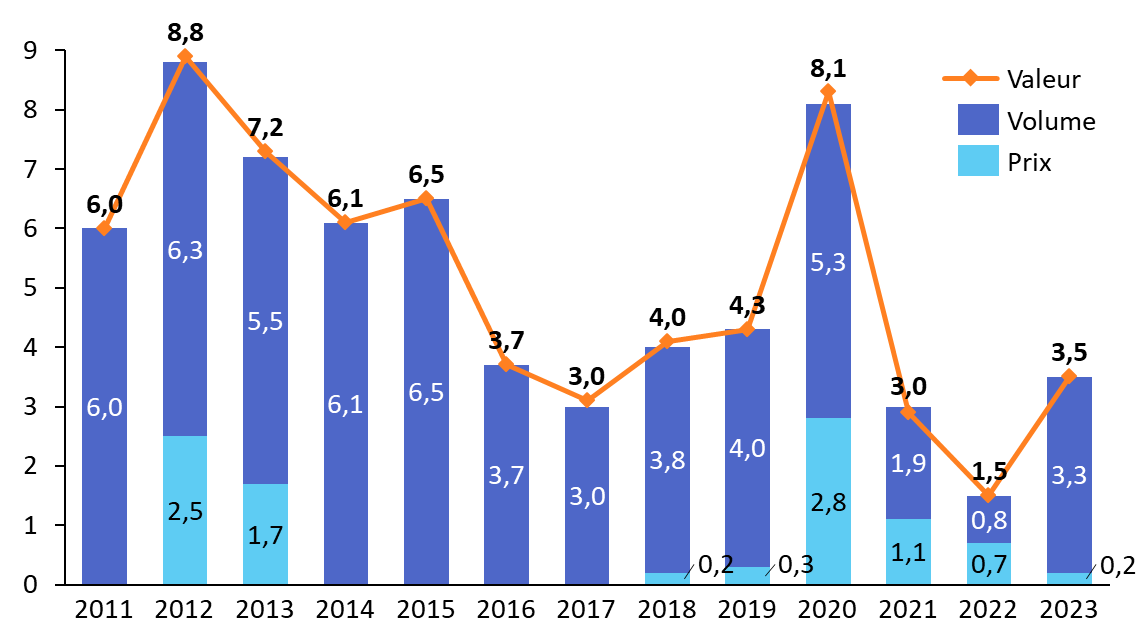
Il faut toutefois noter que, malgré la relative stabilité des tarifs applicables et ces conditions restrictives de prise en charge, la consommation de soins infirmiers en ville ne cesse d'augmenter ces dernières années. Cette croissance est liée, pour l'essentiel, à une augmentation des volumes induite par le vieillissement de la population, l'augmentation de la prévalence des maladies chroniques et le virage ambulatoire. D'après la Drees, la consommation de soins infirmiers s'élève à 9,6 milliards d'euros en 2023, en augmentation de 3,5 % par rapport à l'année précédente65(*).
Progression annuelle de la consommation
des
soins courants infirmiers en ville entre 2011 et 2023
En pourcentage
Source : Commission des affaires sociales du Sénat, d'après des données Drees (2024)
· Les conditions de rémunération en établissement sont également fréquemment dénoncées par la profession.
L'Igas observe ainsi, dans son rapport de 2022, que les mesures du Ségur n'ont « pas été considérées comme suffisantes par les professionnels ». Elle relève qu'en 2019, dans la majorité des pays de l'OCDE, la rémunération des infirmiers se situe au-dessus du salaire moyen - 120 % du salaire moyen en moyenne - alors qu'en France, le personnel infirmier hospitalier percevait la même année en moyenne 90 % du salaire moyen de l'ensemble des travailleurs.
En conséquence, l'Igas invite au lancement d'une « réflexion globale sur la rémunération des infirmiers », devant « intégrer, en fonction des différents lieux d'exercice, les sujétions de la profession et tenir compte des évolutions de compétences envisagées. »66(*)
C. Le droit proposé : une refonte du cadre législatif applicable aux infirmiers
L'article 1er vise à refondre le cadre législatif applicable à la profession infirmière, en le fondant sur des grandes missions, en consacrant les notions de consultation infirmière et de diagnostic infirmier et en autorisant les infirmiers à prescrire des produits de santé et examens listés par arrêté.
· Pour ce faire, le 2° de l'article réécrit l'article L. 4311-1 du code de la santé publique, définissant la profession et fixant ses principales prérogatives.
Maintenant en cela une distinction existante, la nouvelle rédaction de l'article prévoirait que l'infirmier exerce son activité dans le cadre du rôle propre qui lui est dévolu ou sur prescription, dans le respect du code de déontologie.
Il préciserait que, dans son exercice professionnel, l'infirmier initie, réalise, organise et évalue les soins infirmiers, effectue des consultations infirmières et pose un diagnostic infirmier.
Il autoriserait les infirmiers à prescrire les produits de santé et examens complémentaires nécessaires à l'exercice de sa profession, dont la liste serait fixée par arrêté des ministres chargés de la santé et de la sécurité sociale pris après avis de l'Académie nationale de médecine.
Le nouvel article L. 4311-1 listerait, par ailleurs, quatre grandes missions confiées aux infirmiers :
- dispenser des soins infirmiers préventifs, curatifs, palliatifs, relationnels ou destinés à la surveillance clinique et procéder à leur évaluation ;
- contribuer à la coordination et à la mise en oeuvre du parcours de santé du patient ;
- participer à la prévention, aux actions de dépistage, à la promotion de la santé, à l'éducation thérapeutique de la personne et, le cas échéant, de son entourage ;
- concourir à la formation initiale et continue des étudiants, des pairs et des professionnels de santé placés sous leur responsabilité ainsi qu'à la recherche en sciences infirmières.
La nouvelle rédaction de l'article précise également que l'infirmier participe à la mission de service public de permanence des soins, que le code de la santé publique confie d'ores et déjà aux établissements de santé, aux médecins, aux chirurgiens-dentistes, aux sages-femmes et aux infirmiers67(*).
Enfin, le nouvel article L. 4311-1 maintient le principe d'une liste d'actes en prévoyant qu'un décret en Conseil d'État précisera les domaines d'activité et de compétence de l'infirmier, et qu'un arrêté du ministre chargé de la santé fixera pour chaque domaine d'activité la liste des actes et soins réalisés par les infirmiers.
· Le 1° de l'article vise à tirer les conséquences de cette nouvelle rédaction et sécuriser juridiquement l'exercice infirmier en précisant, à l'article L. 4161-1 du code de la santé publique, que les dispositions relatives à l'exercice illégal de la médecine ne sont pas applicables aux infirmiers qui effectuent des consultations infirmières dans les conditions prévues par décret en Conseil d'État ou qui prescrivent les produits de santé et examens ou effectuent les actes professionnels et soins figurant sur les listes prévues par le nouvel article L. 4311-1.
II - Les modifications apportées par l'Assemblée nationale
1. Au stade de la commission
La commission des affaires sociales de l'Assemblée nationale a adopté treize amendements à l'article 1er.
Deux amendements identiques de Mme Nicole Dubré-Chirat, rapporteure, et de M. Cyrille Isaac-Sibille (Les Démocrates) ont exclu les consultations infirmières du champ des exceptions à l'exercice illégal de la médecine, considérant que celles-ci relevaient du rôle propre de l'infirmier.
Un amendement de Mme Nicole Dubre-Chirat a, par ailleurs, précisé que les infirmiers exercent leur activité en complémentarité avec les autres professionnels de santé.
Trois amendements identiques de la rapporteure, de Mme Sandrine Runel (Socialistes) et de M. Yannick Monnet (Gauche démocrate et républicaine) ont par ailleurs précisé que l'arrêté fixant la liste des produits de santé et examens pouvant être prescrits par les infirmiers devrait être pris après avis non seulement de l'Académie nationale de médecine, mais également de la HAS. Un amendement de Mme Stéphanie Rist (Ensemble pour la République) a précisé que cette liste devrait être mise à jour tous les trois ans.
Six amendements ont visé, enfin, à enrichir la liste des missions confiées à la profession :
- un amendement de la rapporteure précise que les infirmiers contribuent à l'orientation du patient dans le parcours de soins ;
- trois amendements identiques de Mme Sylvie Bonnet (Droite républicaine), de Mme Sandrine Runel (Socialistes) et de M. Thibault Bazin (Droite républicaine) ont précisé que les infirmiers participent aux soins éducatifs à la santé et à la santé au travail ;
- deux amendements identiques de la rapporteure et de M. Cyrille Isaac-Sibille (Les Démocrates) ont confié aux infirmiers la mission de mobiliser des données probantes dans la pratique professionnelle et de concourir à la recherche infirmière.
2. Au stade de la séance publique
L'Assemblée nationale a adopté, en séance plénière, vingt-cinq amendements.
Un amendement du Gouvernement a réintroduit les consultations infirmières dans les dérogations prévues à l'application des dispositions relatives à l'exercice illégal de la médecine.
Quatre amendements identiques de Mmes Sylvie Bonnet et Justine Gruet (Droite républicaine), de M. Yannick Monnet (Gauche démocrate et républicaine) et de Mme Stéphanie Rist (Ensemble pour la République) ont supprimé les dispositions prévoyant que l'Académie nationale de médecine devrait rendre un avis sur l'arrêté fixant la liste des produits de santé et examens pouvant être prescrits par les infirmiers.
Un amendement de Mme Stéphanie Rist a, par ailleurs, prévu que l'avis de la HAS serait réputé émis en l'absence de réponse dans un délai de trois mois.
Dix amendements ont, en outre, visé à enrichir les missions confiées à la profession :
- un amendement de Mme Karen Erodi (La France insoumise) charge les infirmiers d'assurer la conciliation médicamenteuse ;
- trois amendements identiques de M. Lionel Vuibert (non inscrit), de M. Laurent Panifous (Liberté, indépendants, outre-mer et territoires) et de Mme Alexandra Martin (Droite républicaine) confient aux infirmiers, dans le cadre de leur rôle propre et de leur rôle prescrit, la mission de participer aux soins de premier recours en accès direct ;
- six amendements identiques de Mme Justine Gruet (Droite républicaine), M. Stéphane Viry (Liberté, indépendants, outre-mer et territoires), M. Yannick Monnet (Gauche démocrate et républicaine), Mme Karen Erodi (La France insoumise), Mme Sandrine Rousseau (Écologiste et social) et Mme Christelle Petex (Droite républicaine) ont introduit une nouvelle mission consistant, pour les infirmiers, à dispenser les soins relationnels permettant d'apporter un soutien psychologique et un support thérapeutique.
Deux amendements identiques de Mme Élise Leboucher (La France insoumise) et M. Hendrik Davi (Écologiste et social) prévoient que la publication et l'actualisation de l'arrêté fixant la liste des actes et soins réalisés par les infirmiers doit donner lieu à une négociation sur la rémunération des infirmiers afin de tenir compte, en fonction des différents lieux d'exercice, des évolutions de compétences de la profession.
Enfin, l'Assemblée nationale a adopté sept amendements rédactionnels et de coordination juridique de sa rapporteure.
III - La position de la commission
La commission se félicite de la refonte du cadre législatif applicable aux infirmiers, attendue depuis de nombreuses années par la profession et indispensable au regard des limites du cadre actuel, désormais bien documentées.
1. Sur la définition de la profession infirmière
· La commission juge, d'abord, l'architecture juridique proposée pertinente.
La loi se bornera désormais à définir les principales missions et conditions d'exercice de la profession. En renvoyant au décret le soin de définir les domaines d'activité et de compétence des infirmiers, et à l'arrêté celui de fixer la liste des actes et soins qu'ils réalisent, elle facilite l'adaptation du cadre juridique aux évolutions rapides de la profession.
· À l'initiative de ses rapporteurs, la commission a adopté un amendement COM-82 visant à préciser que les infirmiers exercent leur activité non pas seulement en complémentarité, mais en coordination avec les autres professionnels de santé.
La notion de coordination, plus précise, désigne l'action conjointe des professionnels de santé pour organiser une prise en charge optimisée du patient. Elle est largement déclinée par le code de la santé publique, qui prévoit notamment :
- qu'appartient aux missions du médecin généraliste de premier recours celle de « s'assurer de la coordination des soins nécessaire à ses patients »68(*) ;
- qu'est mis à la disposition des patients un dossier médical partagé (DMP) destiné à favoriser « la coordination, la qualité et la continuité des soins »69(*) ;
- que les professionnels de santé doivent reporter dans le DMP du patient « les éléments diagnostiques et thérapeutiques nécessaires à la coordination des soins de la personne prise en charge »70(*).
La commission a également adopté un amendement rédactionnel COM-81 de ses rapporteurs.
2. Sur la reconnaissance de la consultation et du diagnostic infirmiers
· La reconnaissance des consultations et du diagnostic infirmiers apparaît, en outre, très attendue par la profession.
Selon le Conseil national professionnel infirmier, interrogé par les rapporteurs, « inscrire ces termes dans la loi légitimise ces processus disciplinaires enseignés et mis en oeuvre dans le cadre du diplôme d'État infirmier depuis plusieurs décennies. »71(*)
· Parce qu'elles sont fondées sur le rôle propre de l'infirmier, ces notions se distinguent nettement de la consultation et du diagnostic médicaux.
La présidente du Conseil national de l'ordre des infirmiers (CNOI), auditionnée par la commission, a souligné, à cet égard, que la consultation infirmière « relève du domaine propre de l'infirmier et consiste à informer, conseiller et éduquer un patient et son entourage en matière de santé ou de soins infirmiers. »72(*) Le diagnostic infirmier, d'ores et déjà reconnu dans la partie réglementaire du code de la santé publique, appartient également au rôle propre de la profession et permet, dans ce périmètre, la définition d'objectifs de soins et la mise en oeuvre d'actions infirmières73(*).
3. Sur la reconnaissance d'un pouvoir de prescription
· La commission juge également pertinent de reconnaître aux infirmiers un pouvoir de prescription des produits de santé et examens complémentaires nécessaires à l'exercice de leur profession.
Elle a soutenu, ces dernières années, de nombreuses dispositions législatives visant à consacrer, dans des champs circonscrits, un tel pouvoir à la profession.
· La commission a toutefois jugé souhaitable de rétablir la saisine de l'Académie nationale de médecine sur l'arrêté devant fixer la liste des produits de santé et examens complémentaires qui pourront être prescrits par les infirmiers. Elle a, pour cela, adopté l'amendement COM-83 de ses rapporteurs.
Cette saisine, supprimée par l'Assemblée nationale, apparaît souhaitable et habituelle en la matière. L'Académie nationale de médecine est, par exemple, chargée de se prononcer sur le décret définissant les prescriptions ouvertes aux infirmiers en pratique avancée74(*), ou sur l'arrêté fixant la liste des dispositifs médicaux nécessaires à l'exercice de leur profession pouvant être prescrits par les masseurs-kinésithérapeutes75(*).
Afin que cette consultation ne retarde pas l'entrée en vigueur de la mesure, l'amendement prévoit toutefois que, s'il n'est pas rendu dans un délai de trois mois à compter de la saisine, l'avis est réputé émis.
4. Sur les missions confiées à la profession
· La commission juge souhaitable que la loi demeure suffisamment générale dans la formulation des missions qu'elle fixe à la profession infirmière, afin de favoriser l'adaptation du cadre juridique aux évolutions de la profession.
Elle observe, à cet égard, que la grande majorité des représentants de la profession auditionnés ne souhaitent pas, à ce stade, l'ajout de nouvelles missions.
Afin de maintenir une liste resserrée de missions générales et de laisser au décret le soin de définir les soins relationnels dispensés par les infirmiers, la commission a supprimé, par l'amendement COM 86 de ses rapporteurs, les dispositions introduites en séance publique par l'Assemblée nationale relatives à ces soins. Le 1° du II de l'article 1er confie, en effet, déjà aux infirmiers la mission de « Dispenser des soins infirmiers préventifs, curatifs, palliatifs, relationnels ou destinés à la surveillance clinique », chacune de ces notions ayant vocation à être précisée par voie réglementaire.
La commission a également adopté un amendement de ses rapporteurs COM-84 visant à préciser dans la loi que les infirmiers n'ont pas pour mission d'assurer seuls la conciliation médicamenteuse, mais d'y contribuer. La conciliation médicamenteuse est définie, dans un guide de 2018 de la HAS76(*) relatif à sa mise en oeuvre en établissement de santé, comme « un processus formalisé qui prend en compte, lors d'une nouvelle prescription, tous les médicaments pris et à prendre par le patient. » Selon la HAS, cette démarche « associe le patient et repose sur le partage d'informations et sur une coordination pluriprofessionnelle », pouvant notamment associer le médecin, le pharmacien, la sage-femme, l'infirmier ou le préparateur en pharmacie.
· La commission s'est également interrogée sur l'opportunité des dispositions, introduites par l'Assemblée nationale, relatives à l'accès direct aux infirmiers dans le cadre des soins de premier recours. Celles-ci visent, dans le dispositif transmis, les soins dispensés dans le cadre du rôle propre de l'infirmier comme dans le cadre de son rôle prescrit.
Le rôle prescrit désignant, au contraire, l'ensemble des actes que l'infirmier n'est autorisé à effectuer que sur prescription médicale préalable, quantitative et qualitative, datée et signée, il n'apparaît pas souhaitable de consacrer dans la loi un accès direct à l'infirmier les réalisant. Interrogé par les rapporteurs, le ministère de la santé souligne qu'« autoriser l'accès direct au rôle prescrit des infirmiers, sur les soins de premier recours (dont la définition est très large), revient à faire basculer l'entièreté des soins prescrits infirmiers dans le rôle propre des infirmiers diplômés d'État »77(*).
Les actes relevant du rôle propre de l'infirmier peuvent, quant à eux, d'ores et déjà être réalisés, en principe, sans prescription. Toutefois, leur prise en charge par l'assurance maladie est très souvent réservée aux cas dans lesquels ces actes sont prescrits. Afin de favoriser une évolution des conditions de prise en charge de ces actes, en cohérence avec l'autonomie reconnue aux infirmiers dans leur réalisation, la commission juge souhaitable le maintien de dispositions précisant que ceux-ci sont accessibles en accès direct.
Considérant l'ensemble de ces éléments et à l'initiative de ses rapporteurs, la commission a adopté un amendement COM-85 réservant l'accès direct aux soins de premier recours réalisés par les infirmiers dans le cadre de leur rôle propre.
· Enfin, la commission a jugé souhaitable de rétablir à l'article 1er, par l'amendement COM-87 de ses rapporteurs et deux amendements identiques COM-51 et COM-59 de Mmes Bourcier et Doineau, la notion de sciences infirmières.
Elle observe que le rapport de l'Igas précité de 2022 recommandait, déjà, de favoriser le « déploiement de la recherche en sciences infirmières à l'instar de ce qui existe déjà dans d'autres pays européens du Nord, [au] Canada ou [aux] Etats-Unis »78(*).
La présidente du Conseil national de l'ordre des infirmiers avait souligné, lors de son audition par la commission, l'intérêt de « reconnaître officiellement cette discipline scientifique pour favoriser la recherche infirmière et l'innovation en santé. »79(*)
La commission a adopté cet article ainsi modifié.
Article 1er
bis
Contribution des infirmiers aux soins de premier recours
Cet article propose de modifier les dispositions du code de la santé publique relatives aux soins de premier recours, pour y faire figurer la contribution des infirmiers et infirmiers en pratique avancée en lieu et place de celle du médecin traitant.
La commission a adopté cet article modifié par un amendement, visant à reconnaître conjointement la contribution du médecin traitant et des infirmiers aux soins de premier recours.
I - Le dispositif proposé
A. Les infirmiers sont des acteurs importants des soins de premier recours
1. Des soins de premier recours largement organisés autour du médecin traitant
· Les soins de premiers recours recouvrent une part importante des actes de prévention, de diagnostic ou de soins réalisés par les professionnels de santé.
Le code de la santé publique en donne une définition particulièrement large incluant :
- la prévention, le dépistage, le diagnostic, le traitement et le suivi des patients ;
- la dispensation et l'administration des médicaments, produits et dispositifs médicaux, ainsi que le conseil pharmaceutique ;
- l'orientation dans le système de soins et le secteur médico-social ;
- l'éducation pour la santé80(*).
La littérature en santé publique désigne par cette notion la « provision de soins et de services accessibles à tous afin de satisfaire à une large majorité des besoins de santé, dans une approche familiale ou communautaire. » Elle distingue les soins de premier recours des soins :
- de deuxième recours, « assurés par des médecins spécialistes, hors médecine générale, qui peuvent exercer en ambulatoire ou en établissement de santé » ;
- ou de troisième recours, qui « sont l'apanage des établissements de santé publics ou privés qui disposent des plateaux techniques les plus lourds »81(*).
· Afin de mieux coordonner l'intervention des professionnels en ville, de favoriser la gradation des soins et une allocation pertinente des ressources en santé, le législateur a organisé le parcours de soins autour du médecin traitant.
La loi de 2004 relative à l'assurance maladie a, ainsi, substitué le médecin traitant au médecin référent, mis en place par la convention des médecins généralistes de 199882(*). Désigné par le patient avec son accord, celui-ci peut être un médecin généraliste comme spécialiste, libéral, salarié ou hospitalier. Afin d'inciter au respect du parcours de soins coordonné autour du médecin traitant, le ticket modérateur dû par l'assuré est majoré lorsque ce dernier ne déclare pas de médecin traitant ou consulte un autre médecin sans prescription de son médecin traitant83(*).
La loi dite « Hôpital, patients, santé et territoires » de 200984(*) a, par ailleurs, défini les missions du médecin généraliste de premier recours, en y incluant notamment l'orientation des patients dans le système de soins et le secteur médico-social, la coordination des soins nécessaires aux patients, la synthèse des informations transmises par les différents professionnels de santé, la prévention, le dépistage, le diagnostic, le traitement et le suivi des maladies85(*).
Enfin, les équipes de soins primaires (ESP), créées par la loi de modernisation de notre système de santé de 201686(*) pour favoriser la coordination interprofessionnelle, sont encore structurées autour du médecin. La loi prévoit, en effet, que ces équipes rassemblent des professionnels de santé autour de médecins généralistes, choisissant d'assurer leurs activités de soins de premier recours sur la base d'un projet de santé qu'ils élaborent. Elles peuvent prendre la forme d'un centre de santé ou d'une maison de santé87(*).
2. Une contribution croissante des infirmiers pour répondre à la demande de soins de premiers recours
Malgré une organisation historiquement structurée autour du médecin, généraliste ou traitant, la contribution des infirmiers à l'offre de soins de premier recours apparaît forte.
· Cette contribution est favorisée, d'abord, par l'augmentation du nombre d'infirmiers libéraux susceptibles, en ambulatoire, de répondre à une demande de soins de premier recours croissante.
L'Inspection générale des affaires sociales (Igas) observait ainsi, dans un rapport de 2022 relatif à la profession et à la formation infirmières, que « Dans un contexte de pénurie médicale, le rôle majeur des infirmiers (libéraux et en centres de santé notamment) dans les soins de proximité est largement documenté. » L'inspection cite, en illustration, les « soins dispensés à domicile aux patients en situation de dépendance »88(*).
La commission des affaires sociales du Sénat observait également, dans un rapport de 2023, « le dynamisme démographique de la profession infirmière [en ambulatoire], qui contraste avec le déclin du nombre de médecins généralistes libéraux constaté depuis plus de dix ans. »89(*)
Évolution du nombre de médecins
généralistes
et d'infirmiers libéraux entre 2012 et
2021
Source : Données Drees, démographie des professionnels de santé
· Cette place dans l'offre de soins de premier recours est encore confortée par l'extension des compétences de la profession et la création de nouveaux actes ces dernières années.
L'avenant n° 6 de la convention infirmière a, ainsi, mis en place le bilan de soins infirmiers, applicable aux patients en perte d'autonomie et permettant l'établissement d'un plan de soins personnalisé, soumis au médecin prescripteur90(*).
Les infirmiers ont également été autorisés à conduire les rendez-vous de prévention aux âges clés de la vie, créés par la loi de financement de la sécurité sociale (LFSS) pour 202391(*), à prescrire et administrer sans prescription préalable certains vaccins listés par arrêté92(*), à prescrire des substituts nicotiniques93(*), des solutions et produits antiseptiques94(*).
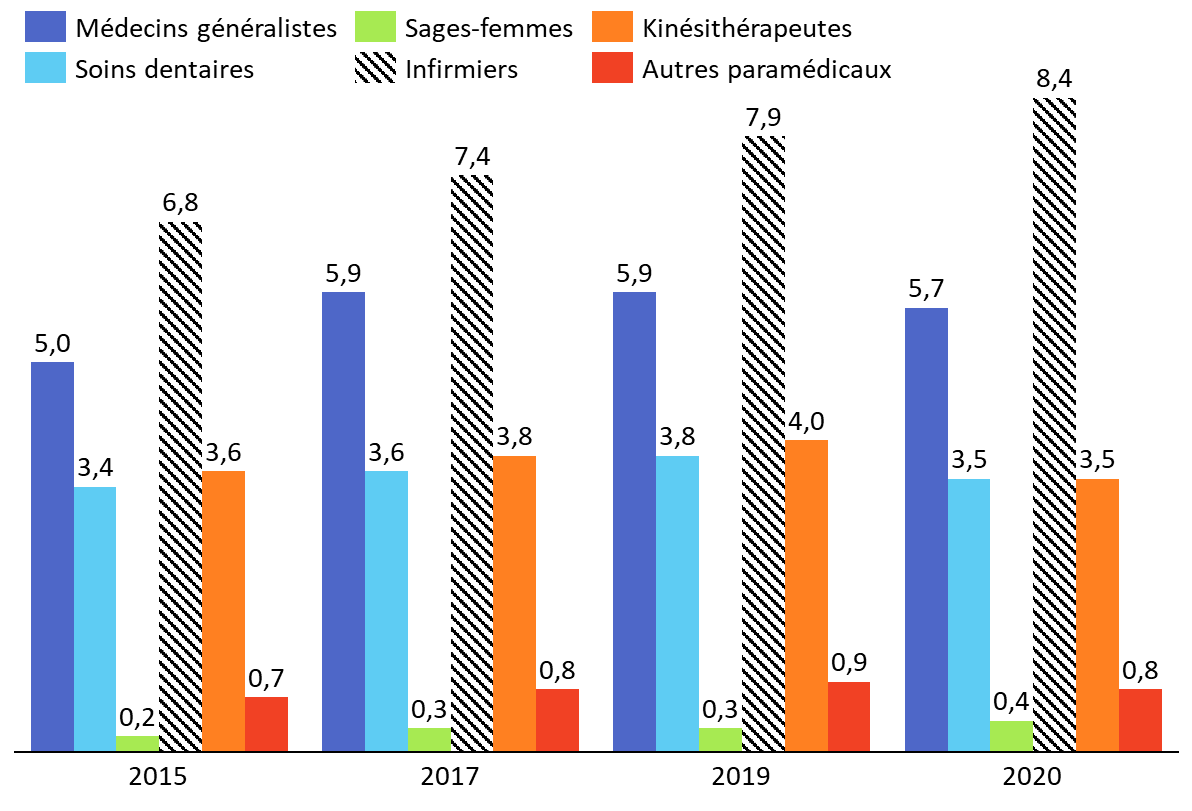
Portée par ces évolutions du cadre légal et réglementaire, par le vieillissement de la population et par l'augmentation de la prévalence des maladies chroniques, la part des soins infirmiers dans les dépenses remboursées par l'assurance maladie en ville a sensiblement augmenté ces dernières années.
Dépenses remboursées par l'assurance maladie en ville, par profession
En milliards d'euros
Source : Commission des affaires sociales du Sénat, d'après des données Cour des comptes (2024)
B. Le dispositif proposé : faire apparaître la contribution des infirmiers en lieu et place de celle du médecin traitant
L'article 1er bis, issu de l'adoption conjointe de deux amendements de Mme Sylvie Bonnet (Droite républicaine) et de Mme Stéphanie Rist (Ensemble pour la République) par la commission des affaires sociales de l'Assemblée nationale, vise à modifier les dispositions du code de la santé publique relatives aux soins de premier recours pour mieux reconnaître la contribution des infirmiers à ces soins.
Pour ce faire, il modifie le dernier alinéa de l'article L. 1411-11 du code de la santé publique, pour y faire figurer la contribution des infirmier et infirmiers en pratique avancée en lieu et place de celle du médecin traitant, aujourd'hui mentionnée.
Ces dispositions prévoient aujourd'hui que « Les professionnels de santé, dont les médecins traitants cités à l'article L. 162-5-3 du code de la sécurité sociale, ainsi que les centres de santé concourent à l'offre de soins de premier recours... ». Ainsi modifiées, elles prévoiraient désormais que « L'ensemble des professionnels de santé, les infirmiers et les infirmiers en pratique avancée ainsi que les centres de santé » y concourent.
En séance publique, l'Assemblée nationale a adopté cet article sans modification.
II - La position de la commission
La commission a accueilli les dispositions du présent article avec circonspection.
Si elle juge souhaitable une meilleure reconnaissance de la contribution des infirmiers aux soins de premier recours, elle estime toutefois inopportun d'effacer, ce faisant, la contribution des médecins, et singulièrement du médecin traitant.
En conséquence, la commission a adopté un amendement COM-88 de ses rapporteurs visant à reconnaître conjointement les contributions du médecin traitant et des infirmiers, dont les IPA, aux soins de premier recours.
La commission a adopté cet article ainsi modifié.
Article 1er
ter
Conditionner la reprise
d'activité des infirmiers
à une évaluation des
compétences
Cet article propose de conditionner la reprise d'activité des infirmiers à une évaluation des compétences lorsque l'interruption d'exercice excède une certaine durée. En cas d'inadéquation entre les compétences observées et les compétences requises, la reprise d'activité pourrait être subordonnée à une formation théorique, un stage de remise à niveau ou une épreuve d'aptitude validante.
La commission a adopté cet article modifié par un amendement.
I- Le dispositif proposé
A. L'interruption d'activité : un phénomène fréquent chez les infirmiers, porteur de risques pour la qualité et la sécurité des soins
1. L'interruption d'activité : un phénomène fréquent chez les infirmiers
La profession d'infirmier est particulièrement exposée au phénomène d'interruption d'activité. Le Conseil national de l'Ordre des infirmiers (CNOI) indique ainsi avoir « enregistré 7 391 demandes de radiation au tableau pour l'année 2024 »95(*), ce qui représente plus de 1 % du total d'infirmiers inscrits au tableau.
Les motifs expliquant les interruptions d'activité dans cette profession particulièrement féminisée sont divers, selon le CNOI, qui cite notamment le « congé parental », la « reconversion professionnelle », ou le « départ à l'étranger » parmi les causes les plus fréquentes.
2. Des risques pour la qualité et la sécurité des soins
Si une interruption d'activité de courte durée est le plus souvent sans conséquence sur l'aptitude professionnelle, des interruptions plus prolongées peuvent, dans certains cas, être génératrices de risques pour la qualité et la sécurité des soins.
L'évolution de la science infirmière et des compétences dévolues à la profession peut notamment être délicate à appréhender pour les infirmiers reprenant leur activité après une longue interruption. Le syndicat Convergence infirmière cite ainsi « l'évolution constante des thérapeutiques, des nouvelles techniques et donc des nouveaux actes, la possibilité de prescrire notamment certains vaccins » parmi les principaux facteurs pouvant conduire à « mettre en difficulté une infirmière qui a cessé son activité et qui se retrouverait seule au domicile du patient »96(*).
B. Des dispositifs d'encadrement de la reprise d'activité, récemment complétés par la procédure de certification périodique, permettent de s'assurer que l'infirmier en reprise d'activité ne présente pas d'insuffisance professionnelle
Pour ces raisons, le législateur, le pouvoir réglementaire et les partenaires conventionnels ont entendu proposer un encadrement de la reprise d'activité pour les infirmiers. Les établissements, dans le cadre de leur politique de ressources humaines, peuvent également proposer un accompagnement à la reprise d'activité.
1. Une obligation déontologique de maintenir un niveau d'expertise suffisant
En premier lieu, les infirmiers sont soumis à une obligation déontologique de maintenir un niveau d'expertise suffisant.
L'article R. 4312-16 du code de la santé publique dispose en effet que « pour garantir la qualité des soins qu'il dispense et la sécurité du patient, l'infirmier a le devoir d'actualiser et de perfectionner ses compétences ».
Pour ce faire, le même article invite les infirmiers à prendre « toutes dispositions nécessaires pour respecter ses obligations en matière de développement professionnel continu ».
En principe, cet article est applicable à tout infirmier en exercice ou souhaitant exercer, y compris après une longue période d'interruption de carrière. Les infirmiers sont donc soumis à un devoir de se remettre à niveau si l'interruption de leur carrière a eu pour effet de déconnecter les aptitudes professionnelles des standards attendus.
La direction générale de l'offre de soins (DGOS) rappelle, à cet égard, que « toute infraction aux dispositions déontologiques est passible de sanctions disciplinaires, et donc potentiellement d'une radiation »97(*).
2. L'ordre des infirmiers est chargé de contrôler l'aptitude professionnelle des infirmiers en reprise d'activité
L'Ordre des infirmiers est chargé de contrôler l'aptitude professionnelle des infirmiers qui s'inscrivent au tableau de l'ordre. Il est notamment fondé à refuser l'inscription d'un demandeur qui « ne remplit pas les conditions nécessaires de compétence », aux termes de l'article R. 4112-2 du code de la santé publique. Cela concerne notamment les infirmiers en reprise d'activité qui se sont radiés du tableau de l'ordre durant leur période d'interruption d'activité.
Dans ses réponses écrites au questionnaire des rapporteurs, le CNOI décrit les modalités de réalisation de ce contrôle : « lorsqu'un infirmier demande son inscription au tableau de l'Ordre, le Conseil (inter)départemental du lieu d'inscription doit s'assurer qu'il remplit toutes les conditions nécessaires à l'inscription, notamment en matière de compétence professionnelle. En cas de doute sérieux sur la compétence professionnelle de l'infirmier, ce qui peut être le cas lorsqu'il n'a pas pratiqué depuis plusieurs années, le conseil (inter)départemental saisit le conseil régional ou interrégional qui diligente une expertise ».
Si l'expertise conclut à une « insuffisance professionnelle rendant dangereux l'exercice de la profession »98(*), le conseil départemental du lieu d'inscription est fondé à refuser la demande.
Une telle décision fait obligation au demandeur de remplir des obligations de formation avant de présenter une nouvelle demande d'inscription.
La DGOS rappelle toutefois que « si l'infirmier demeure inscrit au tableau de l'Ordre pendant la période d'interruption bien qu'il ne dispense pas de soins (par exemple dans le cadre de congés maternité ou parentaux prolongés) [...] cette interruption n'est pas nécessairement visible par les conseils départementaux ».
3. La certification périodique devrait permettre de renforcer encore le contrôle sur la qualité et la sécurité des soins prodigués
Créée par ordonnance en 202199(*) et précisée par décret en 2024100(*), la certification périodique des professionnels de santé est une procédure visant à garantir le maintien des compétences, la qualité des pratiques professionnelles et le niveau des connaissances101(*). Elle ne concerne que les sept professions à ordre102(*).
La certification périodique repose sur la réalisation, au cours d'une période de référence fixée à six ans103(*), d'un programme d'actions104(*) comprises dans un référentiel de certification périodique105(*) propre à chaque profession concernée, régulièrement actualisé en tenant compte des référentiels de formation initiale106(*). Deux actions doivent être réalisées au minimum107(*). Il revient au professionnel de santé, le cas échéant en lien avec son employeur, de choisir les actions qu'il souhaite mener. Une fois réalisées, les actions sont répertoriées sur un compte individuel pour chaque professionnel108(*).
Si la certification périodique s'applique, en principe, aux professionnels en activité109(*), l'article R. 4022-8 du code de la santé publique prévoit que l'ordre professionnel compétent puisse conditionner la reprise d'activité à la réalisation d'actions, dont certaines figurent au référentiel de certification périodique.
Le déploiement de la certification périodique devrait donc permettre de renforcer le contrôle sur la qualité et la sécurité des soins prodigués en cas de reprise d'activité.
4. En établissement, la possibilité de recourir à un doublonnage du poste pour une période donnée
Au sein des établissements, le doublonnage constitue une bonne pratique en cas de reprise d'activité après une période d'interruption prolongée. Il s'agit, lors des premières semaines de reprise de l'exercice, d'affecter l'infirmier en doublure d'un poste déjà pourvu, auprès d'un tuteur. Cette période permet à l'infirmier en reprise d'activité de se réadapter à son emploi, de se réapproprier les gestes techniques, de retrouver les réflexes cliniques et, le cas échéant, de se former aux nouvelles techniques infirmières.
Cette période de transition, organisée selon le bon vouloir de l'établissement, peut durer de quelques jours à quelques mois en fonction des moyens humains à disposition et de la durée de l'interruption d'activité préalable.
Toutefois, les tensions croissantes sur les ressources humaines paramédicales des établissements, et singulièrement sur les infirmières, obligent les établissements à réduire la durée de ces affectations en doublon.
En outre, cette période de tutorat relève de la politique de ressources humaines propre à chaque établissement : tous ne sont pas en mesure de la proposer.
5. Des contraintes spécifiques à la reprise d'exercice en libéral : une reprise d'exercice en établissement et une formation spécifique
Des contraintes spécifiques s'appliquent pour la reprise d'un exercice en libéral, la convention déterminant « les modalités d'installation, mais également les conditions de reprise d'activité »110(*). L'article 8 de la convention111(*) fait en effet d'une « expérience professionnelle préalable d'une durée minimum acquise en équipe de soins généraux » une condition à l'installation en libéral.
Pour une réinstallation, une expérience professionnelle de 3 200 heures (soit 24 mois) lors des six années précédant la demande est ainsi requise112(*). Cette expérience peut être acquise en établissement de soins ou en libéral.
Si cette condition n'est remplie que sur les douze dernières années, est requise pour obtenir le droit d'exercer à nouveau en libéral une expérience complémentaire de 1 600 heures, soit douze mois, dans une équipe de soins généraux au sein d'un service un établissement de soins ou un groupement de coopération sanitaire.
En outre, la convention stipule que « si l'infirmier n'a pas exercé son activité à quelque titre que ce soit dans les quarante-huit mois précédant sa demande d'installation ou de réinstallation, un infirmier libéral conventionné a l'obligation de suivre, dans les douze mois suivant son installation ou sa réinstallation, une formation dont le thème porte sur les conditions et obligations liées à l'exercice libéral sous convention ».
6. Des instituts de formation en soins infirmiers proposent également des formations dédiées aux infirmiers en reprise d'activité
Enfin, certains instituts de formations en soins infirmiers proposent des formations dédiées aux infirmiers en reprise d'activité, dont le coût peut varier entre quelques centaines et quelques milliers d'euros.
C. Le dispositif proposé : conditionner la reprise d'activité des IDE et IPA à une évaluation des compétences
L'article 1er ter, issu d'un amendement de commission de MM. Mazars et Rousset (Ensemble pour la République) adopté malgré l'avis défavorable de la rapporteure, entend conditionner la reprise d'activité des IDE et IPA à une évaluation des compétences lorsque l'interruption d'activité excède une durée déterminée par décret. Pour ce faire, il est proposé d'insérer un nouvel article L. 4311-3-1 au sein du code de la santé publique.
En fonction de l'adéquation entre le niveau attendu et le niveau de l'infirmier, une autorité compétente - il s'agira probablement de l'ordre - peut proposer des mesures de formation théorique ou pratique, via un stage de remise à niveau. Le texte ouvre également la possibilité de soumettre la reprise d'activité à une épreuve d'aptitude validante.
Les modalités d'application de cet article seraient précisées par décret.
En séance publique, l'Assemblée nationale a adopté cet article sans modification.
II - La position de la commission
Bien que des dispositions existent déjà pour veiller au maintien des compétences des infirmiers, y compris en cas d'interruption temporaire, la commission des affaires sociales a approuvé l'article 1er ter.
Le caractère systématique du dispositif prévu par l'article 1er ter constitue en effet un atout pour assurer la sécurité des soins et pour accompagner les professionnels dans leur reprise d'activité.
La commission a toutefois apporté, par un amendement COM-89 de ses rapporteurs, trois modifications de fond et des modifications rédactionnelles afin de mieux encadrer le dispositif, de lui apporter sa pleine portée opérationnelle et de le sécuriser juridiquement.
La commission a d'abord souhaité encadrer les cas dans lesquels les infirmiers ayant interrompu leur exercice seront soumis à une évaluation de leur aptitude, pour réserver cette procédure aux interruptions longues, d'une durée supérieure à un seuil compris entre trois et six ans et dont la définition précise est renvoyée au décret. Il est à noter que la durée de six ans correspond à la durée entre deux périodes de certification périodique. La volonté des rapporteurs est d'éviter des procédures inutiles à des infirmiers dont l'interruption d'activité, courte, ne laisse pas craindre une perte de compétences significative, de nature à engendrer des risques sur la qualité et la sécurité des soins prodigués. De plus, le nombre d'interruptions de carrière courtes aurait pu avoir pour effet d'engorger le dispositif, et de le priver de son effectivité.
En outre, la commission a entendu renforcer la portée opérationnelle du dispositif, en rendant obligatoire la proposition par l'autorité compétente d'effectuer une formation théorique ou un stage de remise à niveau préalable à la reprise d'activité lorsque l'évaluation d'aptitude fait apparaître une insuffisance professionnelle. Le passage d'une épreuve d'aptitude validante resterait, quant à lui, une possibilité à la main de l'autorité compétente, à réserver aux cas où les doutes sur la compétence professionnelle sont les plus sérieux.
Enfin, la commission a souhaité inscrire dans la loi une obligation, d'informer l'ordre en cas de cessation d'activité excédant une durée définie par décret, afin de conférer au dispositif une pleine effectivité et d'améliorer le suivi statistique du phénomène d'interruption d'activité par l'ordre.
La commission signale également qu'il importera de veiller, dans l'application réglementaire de ces dispositions, à ménager une bonne articulation de l'évaluation des compétences prévue à l'article 1er ter et des différents autres dispositifs existants. Le présent dispositif doit remplacer ou compléter les initiatives existantes, sans doublonner avec elles ni rajouter des lourdeurs administratives excessives au détriment des professionnels.
La commission a adopté cet article ainsi modifié.
Article 1er
quater
Expérimentation d'un accès direct aux infirmiers
exerçant dans des structures d'exercice coordonné
Cet article propose d'autoriser l'expérimentation, pour une durée de trois ans et dans cinq départements, d'un accès direct aux infirmiers exerçant en établissement de santé, en établissement et service médico-social ou, en ville, dans le cadre de structures d'exercice coordonné pour des actes ne relevant pas de leur rôle propre.
La commission a adopté cet article modifié par cinq amendements, visant à mieux encadrer le périmètre de l'expérimentation prévue, à prévoir la saisine de la Haute Autorité de santé et de l'Académie nationale de médecine et à contraindre le Gouvernement à transmettre au Parlement le rapport d'évaluation au plus tard six mois avant l'échéance de l'expérimentation.
I - Le dispositif proposé
A. De nombreux actes infirmiers sont soumis à prescription médicale préalable
Les infirmiers demeurent, pour une large part de leur activité, une profession prescrite. La loi distingue actuellement les soins infirmiers donnés « sur prescription ou conseil médical » de ceux donnés « en application du rôle propre » de l'infirmier113(*). Le décret d'actes de 2004114(*) reprend cette distinction.
· Dans le cadre de son rôle propre, la profession agit en principe sans prescription médicale.
Dans ce périmètre, l'infirmier a compétence pour prendre les initiatives et accomplir les soins qu'il juge nécessaires. Il identifie lui-même les besoins de la personne, pose un diagnostic infirmier, formule des objectifs de soins, met en oeuvre les actions appropriées et les évalue. Il peut élaborer, avec la participation des membres de l'équipe soignante, des protocoles de soins infirmiers à son initiative115(*).
Relèvent notamment de cette catégorie les soins liés aux fonctions d'entretien et de continuité de la vie et visant à compenser partiellement ou totalement un manque ou une diminution d'autonomie d'une personne ou d'un groupe de personnes. Le décret de 2004 dresse une liste limitative des actes et soins concernés : surveillance de l'hygiène et de l'équilibre alimentaire, aide à la prise de médicaments, vérification de leur prise et surveillance de leurs effets, lever de la personne et aide à la marche, soins et surveillance d'ulcères cutanés chroniques, etc.116(*)
La loi a, par ailleurs, autorisé les infirmiers, ces dernières années, à réaliser certains actes supplémentaires sans prescription médicale préalable. Celui-ci peut, ainsi, prescrire et administrer sans prescription médicale préalable certains vaccins listés par arrêté, prescrire des substituts nicotiniques, des solutions et produits antiseptiques ainsi que du sérum physiologique, prendre en charge la prévention et le traitement de plaies et prescrire, dans ce cadre, des examens complémentaires et produits de santé117(*).
Les infirmiers peuvent également, en application d'un arrêté de mai 2024118(*), conduire les rendez-vous de prévention proposés aux assurés à certains âges clés de la vie, créés par la loi de financement de la sécurité sociale pour 2023119(*).
Toutefois, les conditions de prise en charge de ces actes, en ambulatoire, sont fréquemment dénoncées par les infirmiers. En effet, la nomenclature générale des actes professionnels (NGAP), applicable aux infirmiers, conditionne, sauf exception, la prise en charge des actes personnellement effectués par un auxiliaire médical à l'existence d'une prescription médicale écrite qualitative et quantitative120(*).
La rapporteure de l'Assemblée nationale relève ainsi, dans son rapport, qu'« Hormis certains cas d'exception, il n'est pas possible à l'assuré d'obtenir le remboursement de soins infirmiers s'ils ne sont pas couverts par une prescription médicale. C'est le cas même lorsque les actes exécutés par l'infirmier relèvent de son rôle propre. »121(*)
· Les autres actes ouverts aux infirmiers appartiennent à leur « rôle prescrit ».
La réalisation de certains d'entre eux est conditionnée seulement à une prescription préalable établie par un médecin ou un infirmier en pratique avancée (IPA), qualitative et quantitative, datée et signée. Appartiennent à cette catégorie, par exemple, les scarifications, injections et perfusions, les prélèvements de sang par ponction veineuse, la mise en place et l'adaptation de traitements antalgiques, ainsi que le renouvellement du matériel de pansements médicamenteux122(*).
D'autres actes soumis à prescription préalable sont plus encadrés encore, puisqu'ils ne peuvent être réalisés que dans des conditions permettant à un médecin d'intervenir à tout moment. Sont notamment soumises à ce régime les injections et perfusions de produits d'origine humaine, la préparation, l'utilisation et la surveillance des appareils de circulation extracorporelle ou la pose de dispositifs d'immobilisation123(*).
B. L'extension récente de l'accès direct aux professions paramédicales
Pour simplifier les parcours de soins, la loi a autorisé, ces dernières années, l'accès direct à plusieurs professions paramédicales, dans le cadre d'un exercice coordonné.
· Les lois de financement de la sécurité sociale (LFSS) pour 2022 et pour 2023 ont autorisé un tel accès direct à titre expérimental pour trois professions.
La LFSS pour 2022 a, d'abord, autorisé l'expérimentation, pour une durée de trois ans et dans six départements, de l'accès direct aux masseurs-kinésithérapeutes124(*) et orthophonistes125(*) exerçant dans le cadre d'équipes de soins primaires (ESP) ou spécialisés (ESS), de communautés professionnelles territoriales de santé (CPTS), de centres de santé (CDS) ou de maisons de santé pluriprofessionnelles (MSP).
L'année suivante, la LFSS pour 2023 a autorisé une expérimentation de l'accès direct aux infirmiers en pratique avancée (IPA) dans des conditions similaires126(*).
· La loi portant amélioration de l'accès aux soins par la confiance aux professionnels de santé de 2023 a étendu, précisé et pérennisé l'accès direct à ces trois professions.
Elle permet, d'une part, l'accès direct aux orthophonistes dans les établissements de santé, les établissements et services sociaux et médico-sociaux et, en ville, au sein des ESP, ESS, CPTS, CDS et MSP. Un bilan initial et un compte rendu des soins réalisés doivent être adressés au médecin traitant du patient, ainsi qu'à ce dernier, et reportés dans le dossier médical partagé (DMP). À défaut, la loi prévoit que les actes réalisés par l'orthophoniste sont mis à sa charge127(*).
La loi de 2023 autorise, d'autre part, l'accès direct aux IPA128(*) et masseurs-kinésithérapeutes129(*) dans les établissements de santé, les établissements et services sociaux et médico-sociaux. En ville, en revanche, elle ne permet l'accès direct que dans les ESP, ESS, CDS et MSP. Elle ne fait pas de l'appartenance à une CPTS une condition suffisante de l'accès direct. La commission des affaires sociales du Sénat a, en effet, jugé « que l'hétérogénéité des CPTS ne permettait pas de garantir l'existence en leur sein d'une coordination suffisamment importante entre professionnels de santé partageant une patientèle commune. »130(*)
En conséquence, un cadre expérimental a été maintenu en CPTS pour ces deux dernières professions : la loi de 2023 y autorise l'accès direct pour une durée de cinq ans, dans la limite de six départements pour les IPA et de vingt départements pour les masseurs-kinésithérapeutes131(*).
Pour les IPA comme pour les masseurs-kinésithérapeutes, la loi précise qu'un compte rendu des soins réalisés en accès direct doit être systématiquement adressé au médecin traitant du patient, ainsi qu'à ce dernier, et reporté dans le DMP.
C. L'article 1er quater autorise l'expérimentation d'un accès direct aux infirmiers dans le cadre d'un exercice coordonné
L'article 1er quater vise à permettre l'expérimentation d'un accès direct aux infirmiers en établissement ou, en ville, dans le cadre de structures d'exercice coordonné.
Pour ce faire, il permet à l'État d'autoriser, pour une durée de trois ans et dans cinq départements, les infirmiers à prendre en charge directement les patients lorsqu'ils exercent au sein d'un établissement de santé, d'un établissement et service médico-social ou, en ville, au sein d'ESP, d'ESS, de CPTS, de CDS ou de MSP. Il prévoit qu'un compte rendu doit être adressé au médecin traitant du patient et inscrit dans le DMP.
Un décret devra préciser les modalités de mise en oeuvre de l'expérimentation, les départements concernés ainsi que les conditions d'évaluation de l'expérimentation en vue d'une éventuelle généralisation.
Un rapport d'évaluation, réalisé au terme de l'expérimentation, devra être transmis au Parlement par le Gouvernement.
II - Les modifications apportées par l'Assemblée nationale
En séance plénière, l'Assemblée nationale a adopté deux amendements à l'article 1er quater.
Un amendement de M. Frédéric Maillot (Gauche démocrate et républicaine) précise qu'un département d'outre-mer devra figurer parmi les cinq retenus pour la mise en oeuvre de l'expérimentation.
Un amendement du Gouvernement précise que l'expérimentation devra viser les actes ne relevant pas du rôle propre de la profession infirmière, la prise en charge du patient sans prescription médicale préalable étant d'ores et déjà autorisée pour les actes qui en relèvent.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission
· La commission a favorablement accueilli ces dispositions, qui devraient permettre d'expérimenter l'accès direct à certains actes relevant du rôle prescrit des infirmiers et, lorsque cela apparaît pertinent, d'apprécier l'opportunité d'une évolution des compétences de la profession.
Attachée au parcours de soins coordonné et soucieuse de la sécurité des soins, la commission juge que l'expérimentation constitue un format utile en matière d'accès direct, susceptible de simplifier le parcours de soins des patients concernés et de permettre au Parlement d'évaluer les bénéfices tirés d'un accès à certains professionnels et certains actes sans prescription préalable.
Elle a soutenu, ces dernières années, l'expérimentation de l'accès direct aux masseurs-kinésithérapeutes, orthophonistes et IPA, ainsi que la généralisation de ces mesures dans le cadre de la loi de 2023 portant amélioration de l'accès aux soins par la confiance aux professionnels de santé132(*).
La commission s'est également montrée favorable à la valorisation et à l'extension des compétences de la profession infirmière. Elle a, par exemple, récemment soutenu l'autorisation des infirmiers :
- à prendre en charge la prévention et le traitement des plaies, ainsi qu'à prescrire des examens complémentaires et produits de santé dans ce cadre133(*) ;
- à prescrire ou administrer sans prescription préalable certains vaccins listés par arrêté134(*) ;
- à signer des certificats de décès135(*).
· Afin de s'assurer que ce nouvel accès direct s'appliquera en coordination avec les autres professionnels de santé, notamment le médecin, la commission a toutefois souhaité mieux encadrer l'expérimentation prévue.
Elle a, d'abord, adopté deux amendements identiques COM-90 et COM-11 de ses rapporteurs et de Mme Véronique Guillotin visant à réserver l'accès direct, en ambulatoire, aux infirmiers exerçant au sein des structures d'exercice coordonné les plus intégrées, garantissant un niveau de coordination interprofessionnelle suffisant.
Cet amendement supprime de l'article les dispositions faisant de l'adhésion à une CPTS un critère suffisant pour autoriser l'accès direct. Il demeurera toutefois possible au Gouvernement d'autoriser, dans le cadre de cette expérimentation, l'accès direct aux infirmiers membres d'une équipe de soins primaires ou spécialisés, ainsi qu'à ceux exerçant au sein d'une maison de santé pluriprofessionnelle ou d'un centre de santé, que ceux-ci soient ou non membres d'une CPTS.
À l'initiative de ses rapporteurs, la commission a également adopté un amendement COM-92 prévoyant la saisine de la Haute Autorité de santé et de l'Académie nationale de médecine, afin que celles-ci se prononcent sur les modalités de mise en oeuvre de l'expérimentation préalablement à la publication du décret devant les définir. Une telle saisine est habituelle en la matière : elle était prévue par la loi de financement de la sécurité sociale pour 2022 ayant autorisé l'expérimentation d'un accès direct aux masseurs-kinésithérapeutes et orthophonistes136(*). Afin que ces avis ne retardent pas la mise en oeuvre de la mesure, l'amendement prévoit également qu'ils seront réputés émis en l'absence de réponse de la HAS ou de l'Académie nationale de médecine dans un délai de trois mois.
Afin de permettre au Parlement d'apprécier les résultats de l'expérimentation et, le cas échéant, d'envisager une généralisation de la mesure avant son échéance, la commission a, par ailleurs, adopté un amendement COM-93 de ses rapporteurs. Celui-ci prévoit, d'une part, que le rapport d'évaluation devra être transmis au Parlement au plus tard six mois avant l'échéance de l'expérimentation et, d'autre part, qu'il devra se prononcer sur l'opportunité d'une généralisation.
Enfin, la commission a adopté un amendement rédactionnel COM-91 de ses rapporteurs.
La commission a adopté cet article ainsi modifié.
Article 2
Ouvrir la reconnaissance de l'exercice des
infirmiers
de spécialité en tant que pratique
avancée
Cet article propose de renforcer l'articulation entre la pratique avancée et les spécialités infirmières en ouvrant la voie à une reconnaissance de l'exercice de ces spécialités comme une forme de pratique avancée.
Il est également proposé que soit ouvert l'exercice en pratique avancée en établissement d'accueil du jeune enfant, établissements scolaires, services de protection maternelle et infantile (PMI) et de l'aide sociale à l'enfance (ASE).
L'article 2 prévoit enfin la fixation d'un délai maximal de trois mois pour la communication des avis nécessaires pour procéder à une évolution réglementaire des modalités de la pratique avancée.
La commission a adopté cet article avec modifications.
I - Le dispositif proposé
A. La pratique avancée, qui offre des compétences élargies aux auxiliaires médicaux titulaires d'un diplôme sanctionnant une formation rallongée, constitue encore, en France, une nouveauté
1. La pratique avancée, qui offre des compétences élargies aux auxiliaires médicaux, a connu une reconnaissance tardive en France
a) La pratique avancée dans le monde
Selon une définition adoptée en 2008 par le Conseil international des infirmiers, un infirmier exerçant en pratique avancée est « un infirmier diplômé qui a acquis des connaissances théoriques, le savoir-faire nécessaire aux prises de décisions complexes, de même que les compétences cliniques indispensables à la pratique avancée de sa profession ».
Le modèle de la pratique avancée s'est d'abord déployé dans les pays anglo-saxons, et singulièrement aux États-Unis et au Canada, dès les années 1960137(*), avec des nurse practitioners (infirmiers praticiens). C'est le besoin d'améliorer l'accès aux soins primaires et à la promotion de la santé, notamment dans les zones rurales mal dotées en médecins, qui a dicté cette innovation dans ces pays.
Le modèle de la pratique avancée a ensuite essaimé, à la fois géographiquement - près de 30 pays seraient désormais concernés138(*) - et professionnellement, puisque la pratique avancée a progressivement vu son champ s'étendre à divers auxiliaires médicaux non infirmiers, notamment les masseurs-kinésithérapeutes139(*). Outre son rôle en faveur de l'accès aux soins, la pratique avancée a alors également pu être considérée comme une manière de revaloriser l'exercice des auxiliaires médicaux en leur ouvrant de nouvelles perspectives de carrière.
Selon un récent rapport de l'OCDE140(*), en se restreignant à sept pays141(*), près de 280 000 infirmiers exerçaient en pratique avancée, dont 258 000 aux États-Unis. Les infirmiers en pratique avancée représentent, dans l'ensemble de ces pays, entre 0,7 % et 3 % des infirmiers - sauf aux États-Unis où 8,4 % des infirmiers exercent en pratique avancée.
Chez les infirmiers, il existe deux principaux modèles de pratique avancée : les infirmiers praticiens et les infirmiers cliniques spécialisés.
Les premiers sont des infirmiers généralistes disposant d'une autonomie et de compétence élargies sur le champ des soins primaires. Disposant d'un large éventail de responsabilités cliniques, les infirmiers praticiens sont souvent impliqués dans la gestion quotidienne des patients, y compris dans le diagnostic et dans la prescription des traitements.
Les infirmiers cliniques spécialisés disposent quant à eux d'une expertise clinique étendue sur un champ plus restreint, et leur pratique repose moins sur la gestion autonome des soins que les infirmiers praticiens.
b) La pratique avancée a été reconnue en France dans le sillage de la loi de modernisation de notre système de santé, et permet une autonomie et une responsabilité accrues, des compétences élargies avec un pouvoir de prescription renforcé et un accès direct
Si l'activité des infirmiers spécialisés142(*) s'apparente en France, par de nombreux aspects, à la pratique avancée des infirmiers cliniques spécialisés, la reconnaissance de l'existence d'une pratique avancée et la création de l'infirmier en pratique avancée (IPA) y a été plus tardive que dans de nombreux pays143(*). Il a en effet fallu attendre la loi de modernisation de notre système de santé144(*), en 2016, pour voir cette notion consacrée dans le droit.
Le modèle français d'IPA se rapproche, sans s'y superposer, du modèle d'infirmier praticien.
L'article L. 4301-1 du code de la santé publique consacre l'existence d'une pratique avancée pour des auxiliaires médicaux, dans des domaines pouvant comporter des activités d'orientation, d'éducation, de prévention ou de dépistage, des actes d'évaluation et de conclusion clinique et des prescriptions de produits de santé, d'examens complémentaires, des renouvellements ou des adaptations de prescriptions médicales.
Toute évolution de ces domaines est soumise à avis de l'Académie nationale de médecine, de la Haute Autorité de santé, des ordres et des représentants des professionnels de santé concernés.
En 2023, la loi dite « Rist 2 »145(*)a ainsi ouvert la possibilité, encadrée par le pouvoir réglementaire, pour les auxiliaires médicaux exerçant en pratique avancée de prescrire des produits de santé et prestations en principe soumis à prescription médicale obligatoire, mais le manque de diligence dans l'émission de certains avis n'ont pas permis la parution des textes d'application avant janvier 2025.
Si la loi laisse ouverte la possibilité de consacrer un exercice en pratique avancée pour l'ensemble des auxiliaires médicaux, seul l'exercice infirmier en pratique avancée a, à ce jour, trouvé une transcription législative146(*) et réglementaire147(*). Une expérimentation d'accès à la pratique avancée pour les masseurs-kinésithérapeutes a été lancée par l'agence régionale de santé (ARS) d'Île-de-France, mais elle n'a à ce jour pas été généralisée.
Les grands principes de la pratique avancée fixée par la loi ont ensuite été précisés, pour les infirmiers, au niveau réglementaire et complétés par des lois ultérieures, si bien qu'on peut reconnaître quatre caractéristiques principales de la pratique avancée en France :
- l'infirmier en pratique avancée « dispose de compétences élargies »148(*) et d'une autonomie renforcée. Il participe à la prise en charge globale des patients et à l'organisation du parcours de soins. L'infirmier en pratique avancée149(*) peut notamment procéder à l'examen clinique du patient, mener un entretien avec lui, adapter le suivi ou le traitement d'un patient, ou conduire toute activité d'orientation, d'éducation, de prévention ou de dépistage qu'il juge nécessaire150(*). Malgré l'autonomie renforcée dont il dispose, il lui revient d'adresser sans délai le patient au médecin traitant ou, à défaut, vers un médecin ou une structure adaptée lorsqu'il est confronté « à une situation dont la prise en charge dépasse son champ de compétences »151(*) ;
- depuis la parution du décret d'application152(*) de la loi dite « Rist 2 » précitée, l'infirmier en pratique avancée exerçant en établissement de santé, en ESMS, ou dans une structure d'exercice coordonné (maison de santé, centre de santé, équipe de soins primaires) bénéficie d'un accès direct153(*), sous réserve de transmettre un compte rendu des soins au médecin traitant du patient ;
- l'infirmier en pratique avancée bénéficie d'un droit de primo-prescription et de renouvellement ou d'adaptation de prescriptions médicales154(*). Les compétences de primo-prescription des IPA ont également été récemment élargies avec la parution du décret d'application précité de la loi Rist 2 : celles-ci s'étendent non seulement à la prescription de médicaments et dispositifs médicaux non soumis à prescription médicale obligatoire figurant sur des listes, mais également à des produits de santé ou prestations soumis ou non à prescription médicale obligatoire, définis par un arrêté paru le 25 avril 2025155(*). Les IPA peuvent également prescrire certains examens de biologie médicale ;
- l'infirmier en pratique avancée dispose d'une responsabilité élargie. L'article L. 4301-1 du code de la santé publique dispose ainsi que « le professionnel agissant dans le cadre de la pratique avancée est responsable des actes qu'il réalise dans ce cadre ».
c) La loi définit une liste de lieux d'exercice en pratique avancée, déjà plusieurs fois élargie
La loi fixe une liste limitative de lieux d'exercice dans lesquels les auxiliaires médicaux peuvent exercer en pratique avancée.
L'exercice en pratique avancée était initialement réservé aux infirmiers exerçant au sein d'une équipe de soins primaires, au sein d'une équipe de soins en établissements de santé ou médico-sociaux ou, en assistance d'un médecin spécialiste et hors soins primaires, en pratique ambulatoire.
En 2018156(*), la pratique avancée a été ouverte aux infirmiers des forces, exerçant leur art au sein d'une équipe de soins en hôpital des armées ou en centre médical des armées.
Depuis 2022157(*), les services de prévention et de santé au travail peuvent également accueillir des infirmiers en pratique avancée.
La pratique avancée n'est cependant toujours pas ouverte dans tous les lieux d'exercice des infirmiers : il n'est pas permis d'exercer en pratique avancée en établissement scolaire ou dans un service départemental d'incendie et de secours, par exemple.
Des voix s'élèvent donc pour élargir encore la liste des lieux pouvant accueillir des IPA. La société française des infirmiers en santé scolaire (Sofiss) fait par exemple valoir que « des IPA sont déjà formées au sein de l'éducation nationale mais ne peuvent pas exercer actuellement ». Considérant que celles-ci disposent d'« une expertise dans leur domaine en milieu scolaire », la Sofiss préconise que soit « réalisé, expérimenté, valorisé et évalué [...] un exercice dès la rentrée de 2025 ». Les IPA en milieu scolaire pourraient notamment participer à la prise en soins des situations complexes en support des équipes éducatives et des services de santé scolaire ou au suivi des jeunes dans le cadre de la protection de l'enfance en collaboration avec les services de protection de l'enfance. Ils pourraient également réaliser des examens cliniques approfondis des élèves repérés au préalable par les IDE ou les équipes éducatives.
Malgré l'autonomie accrue accordée aux IPA, la loi prévoit systématiquement la présence d'un médecin dans l'environnement de travail de l'IPA. L'infirmier en pratique avancée exerce ainsi soit dans au sein d'une équipe coordonnée par un médecin, soit en assistance d'un médecin.
d) L'accès à la pratique avancée est subordonné à l'obtention d'un diplôme sanctionnant une formation rallongée
Les infirmiers en pratique avancée ont suivi une formation universitarisée et plus longue que celle des infirmiers diplômés d'État (IDE), sanctionnée par un diplôme de grade master158(*), délivré par une université habilitée.
Conçue comme un addendum à la formation d'IDE, la formation pour devenir IPA, d'une durée de deux ans159(*), est ouverte aux candidats justifiant des diplômes ou titres nécessaires pour exercer comme IDE160(*).
La formation, qui comporte des stages, prévoit une année de tronc commun avec des enseignements généralistes, suivie d'une année de spécialisation au sein d'une des cinq mentions prévues à ce jour par le code de la santé publique161(*) :
- pathologies chroniques stabilisées, prévention et polypathologies courantes en soins primaires (PCSPPCSP) ;
- oncologie et hémato-oncologie ;
- maladie rénale chronique, dialyse, transplantation rénale ;
- psychiatrie et santé mentale ;
- urgences.
Elle peut être effectuée en formation initiale ou en formation continue162(*), mais la loi fait obligation aux infirmiers d'avoir exercé pendant une période minimale de trois ans avant de pouvoir accéder à la pratique avancée163(*). Les infirmiers ayant obtenu leur diplôme d'IPA en formation initiale, directement à la suite de leur diplôme d'IDE, doivent donc exercer trois ans sous statut d'IDE avant de pouvoir prétendre exercer en pratique avancée.
d) Le déploiement poussif des IPA en France
Selon des données fournies par le Conseil national de l'ordre des infirmiers (CNOI), seuls 2 365 IPA seraient inscrits au tableau de l'ordre, exerçant pour plus de la moitié avec la mention pathologies chroniques stabilisées, prévention et polypathologies courantes en soins primaires. Seuls 419 exercent sous statut libéral ou mixte.
Nombre d'IPA inscrits au tableau de l'ordre par mention
|
Mentions IPA |
Nombre d'inscrits |
|
Pathologies chroniques stabilisées, polypathologies courantes en soins primaires |
1 300 |
|
Psychiatrie et santé mentale |
548 |
|
Oncologie et hémato-oncologie |
314 |
|
Maladie rénale chronique, dialyse, transplantation rénale |
151 |
|
Urgences |
65 |
|
Nombre total distinct d'IPA |
2 365 |
|
Dont libéraux et mixtes |
419 |
Source : CNOI
Selon ces chiffres, l'objectif initial de déploiement des IPA fixé pour 2022 - soit 3 000 professionnels - n'est donc toujours pas atteint, loin s'en faut, en 2025. Des chiffres de l'Unipa, cités par la DGOS, évoquent toutefois plutôt 3 080 IPA diplômés - l'écart pouvant être expliqué pour partie par des diplômés n'exerçant pas.
Les sources de ce déploiement poussif sont protéiformes. Les plus fréquemment évoquées sont le coût de la formation et l'absence de modèle économique viable à ce stade, notamment en libéral.
La formation présente un double coût pour les infirmiers qui souhaiteraient exercer en pratique avancée : un coût direct, lié aux frais d'inscription qui peuvent atteindre plusieurs milliers d'euros ; et un coût indirect lié à la perte de revenus que suppose l'interruption de son activité le temps de la formation. Malgré les aides prévues par les agences régionales de santé, les aides conventionnelles à destination des infirmiers libéraux et la possibilité de réaliser la formation en alternance pour les infirmiers salariés ou exerçant en établissement, la durée de la formation et son coût restent un obstacle important pour l'attractivité du métier d'IPA. Une enquête conduite en 2025 par l'Union nationale des infirmiers en pratique avancée (Unipa) fait ainsi apparaître un coût résiduel moyen de la formation de 6 370 euros à la charge des professionnels.
En outre, la pratique avancée peine à ce stade à trouver son modèle économique, tant en libéral qu'en établissement. Selon des données transmises par l'Unipa, la rémunération moyenne des IPA n'est que de 94 euros supérieure à celle des IDE dans la fonction publique hospitalière. En libéral, les IPA déploreraient même une perte moyenne de chiffre d'affaires de 30 000 euros. Dans un audit flash de juillet 2023164(*), la Cour des comptes avait déploré « un modèle économique qui, en ville, ne permet pas aux IPA de vivre de leur activité » et qui, bien qu'ayant évolué, maintient les IPA « dans une situation économique précaire ».
Le même rapport de la Cour des comptes évoque également « les réticences des médecins » comme un frein considérable au déploiement de la profession, ces derniers refusant « trop souvent, par méconnaissance ou par crainte de concurrence, d'orienter vers [les IPA] des patients atteints de pathologies chroniques ».
B. Les infirmiers spécialisés, dont la formation est également allongée et dont les compétences excèdent celles des IDE, réclament désormais la reconnaissance d'une forme de pratique avancée propre à chaque spécialité
1. Les infirmiers anesthésistes, de bloc opératoire et puériculteurs constituent les trois spécialités infirmières
Les infirmiers de spécialité sont des professionnels paramédicaux titulaires du diplôme d'État d'infirmier (IDE) ayant suivi une formation complémentaire à celle du métier socle et spécialisée, leur conférant des compétences cliniques, techniques et décisionnelles approfondies dans un domaine spécifique de la santé. Ils exercent dans des contextes souvent complexes, en lien étroit avec une équipe pluridisciplinaire, et jouent un rôle essentiel dans la prise en charge du patient, avec un degré d'autonomie dans leur exercice accru par rapport aux IDE.
Depuis les lendemains de la Seconde Guerre mondiale, trois spécialités sont reconnues : les infirmiers anesthésistes diplômés d'État (IADE), les infirmiers de bloc opératoire diplômés d'État (Ibode) et les infirmiers puériculteurs diplômés d'État (IPDE).
a) Les infirmiers anesthésistes
Les infirmiers anesthésistes sont des infirmiers de spécialité qui exercent le plus souvent en bloc opératoire ou obstétrical, en salle de surveillance post-interventionnelle, aux urgences ou en service mobile d'urgence et de réanimation (Smur). Leur art est encadré par l'article R. 4311-12 du code de la santé publique.
Sous le contrôle exclusif d'un médecin anesthésiste-réanimateur présent sur le site et ayant préalablement examiné le patient et établi par écrit la stratégie anesthésique, l'IADE est chargé de la conduite per et post anesthésique. Il réalise des soins infirmier d'anesthésie ou de réanimation, oeuvre pour la sécurité du patient durant la période péri-interventionnelle, et accompagne le patient dans les domaines de l'intervention chirurgicale, du traitement de la douleur, de l'urgence ou de la réanimation. Pour cela, il dispose de compétences renforcées et exclusives, qui traduisent leur expertise clinique poussée dans ce domaine.
Les IADE sont ainsi les seuls infirmiers habilités à pratiquer l'anesthésie générale ou loco-régionale et la réanimation per-opératoire ainsi que certains actes préalables ou consécutifs afférents. Ils sont également les seuls à pouvoir réaliser le transport de patients stables ventilés, intubés ou sédatés.
Si cela ne relève pas de leur domaine exclusif, les IADE peuvent également intervenir en vue de la prise en charge de la douleur post-opératoire, et les transports sanitaires urgents vers des établissements de santé leur sont attribués par priorité.
L'infirmier anesthésiste bénéficie également d'un niveau d'autonomie supérieur à celui des IDE en ce qu'il exerce sous la supervision d'un médecin et dans le cadre d'un protocole écrit.
Pour accéder à cette spécialité, les infirmiers diplômés d'État et justifiant de deux ans d'expérience au minimum165(*) doivent suivre une formation complémentaire de deux ans comprenant des périodes d'enseignement théorique, de pratique et de stages, sanctionnée par l'obtention du diplôme d'État d'infirmier-anesthésiste. Celui-ci confère de plein droit le grade de master s'il a été obtenu à compter de septembre 2014166(*).
Selon les données du CNOI, 7 461 IADE seraient inscrits au tableau de l'ordre, à date, ce qui représente un peu plus de 1 % des effectifs infirmiers.
b) Les infirmiers de bloc opératoire
Les infirmiers de bloc opératoire diplômés d'État (Ibode) organisent et réalisent des soins préalables, concomitants ou consécutifs à une intervention chirurgicale ou endoscopique, et s'assurent de promouvoir l'hygiène et la sécurité opératoires.
Les Ibode disposent, sur ce champ, de compétences renforcées et exclusives, définies à l'article R. 4311-11-1 du code de la santé publique et exercées sous la supervision d'un chirurgien. Il s'agit de l'installation chirurgicale du patient, de la mise en place et de la fixation des drains et de la fermeture cutanée et sous-cutanée, réalisées selon des conditions fixées par un protocole écrit par le chirurgien et sous réserve que celui-ci puisse intervenir à tout moment. En présence du chirurgien et dans le cadre d'un protocole écrit, les Ibode peuvent également apporter une aide à l'exposition, à l'hémostase ou à l'aspiration.
Hors du cadre protocolaire, mais sur demande expresse du chirurgien et en sa présence, un infirmier de bloc opératoire peut par ailleurs exercer une fonction d'assistance pour des actes d'une particulière technicité.
S'ajoute à ces domaines de compétence réservé aux Ibode un ensemble d'activités exercées en priorité par un Ibode167(*). Celles-ci incluent notamment la gestion des risques liés à l'activité et à l'environnement opératoire.
Un décret168(*) récemment paru remet toutefois en question le monopole des Ibode sur les compétences définies à l'article R. 4311-1-1 du code de la santé publique, désormais ouvertes à des infirmiers affectés en bloc opératoire et y ayant au moins un an d'exercice au cours des trois dernières années sous réserve de l'accomplissement d'une « formation complémentaire » d'une vingtaine d'heures169(*).
Cette évolution semble d'autant plus curieuse que la formation pour devenir Ibode a été allongée de dix-huit à vingt-quatre mois courant 2022. Par conséquent, l'accès à la spécialité d'infirmier en bloc opératoire est subordonné, depuis l'année universitaire 2023-2024, à l'obtention d'un diplôme d'État d'infirmier de bloc opératoire conférant le grade de master170(*), sanctionnant une formation alternant apprentissages théoriques et cliniques.
6 324 infirmiers de bloc opératoire diplômés d'État sont inscrits au tableau de l'ordre, ce qui représente approximativement 1 % des infirmiers en exercice.
c) Les infirmiers puériculteurs
Les infirmiers puériculteurs diplômés d'État (IPDE) sont spécialisés dans les soins apportés aux nouveau-nés, aux enfants et à leurs parents. Ils évaluent le développement physique et psychologique de l'enfant, posent un diagnostic social, éducatif et sanitaire et accompagnent les familles dans la parentalité.
Les infirmiers puériculteurs exercent le plus souvent dans des établissements d'accueil du jeune enfant, dans les services de protection maternelle et infantile, en établissement scolaire, dans le médico-social ou en établissement de santé - notamment dans les services de maternité et de pédiatrie.
Le code de la santé publique ne consacre pas d'actes ou de domaine exclusif pour l'intervention des infirmier puériculteurs, mais son article R. 4311-13 prévoit toutefois une liste d'actes exercés en priorité par les IPDE. Il s'agit :
- du suivi de l'enfant dans son développement et son milieu de vie ;
- de la surveillance alimentaire des nourrissons ;
- de la prévention et du repérage précoce des handicaps ;
- des soins aux nouveau-nés en réanimation, placés en incubateur ou sous photothérapie.
Contrairement aux autres spécialités, l'obtention d'un diplôme de niveau bac +5 n'est pas nécessaire pour exercer le métier d'IPDE. L'accès à la spécialité de puériculteur nécessite, pour les IDE, une formation complémentaire d'un an, sanctionnée par un diplôme d'État de niveau bac +4. Il est fréquent que les étudiants enchaînent leur diplôme d'IDE et le diplôme d'IPDE.
Les infirmiers puériculteurs sont les infirmiers de spécialité les mieux représentés numériquement, puisqu'on compte 14 437 IPDE en exercice selon les données du CNOI, ce qui représente à peu près 2 % des effectifs infirmiers.
2. Les spécialités infirmières disposent de spécificités qui pourraient justifier la reconnaissance d'une forme de pratique avancée, mais celle-ci ne pourra être accordée que de manière échelonnée en fonction des professions
a) Les infirmiers spécialisés présentent des spécificités qui se rapprochent de la définition de la pratique avancée, sans répondre à toutes ses caractéristiques
Les spécialités infirmières se caractérisent donc par une formation plus approfondie, des responsabilités accrues et une autonomie clinique renforcée, notamment pour ce qui concerne les IADE et les Ibode.
S'il convient de ne pas confondre indépendance, autonomie et exercice supervisé, il est vrai que les infirmiers de spécialité se rapprochent, par ces aspects, de certaines caractéristiques de la pratique avancée, et notamment du modèle des infirmiers cliniques spécialisés.
Le conseil national professionnel des infirmiers anesthésistes (CNPIA) défend ainsi que « leur formation de haut niveau, leur autonomie clinique, leurs responsabilités techniques et décisionnelles en anesthésie, en réanimation ou en situation d'urgence, s'inscrivent pleinement dans la définition de la pratique avancée telle que reconnue par l'OMS, le Conseil international des infirmières (CII) ou encore l'OCDE ».
Pour autant, la pratique des infirmiers spécialisés ne répond pas à toutes les caractéristiques de la pratique avancée telle que définie par le code de la santé publique. Les infirmiers spécialisés ne disposent en effet pas d'un pouvoir de prescription renforcé, pas davantage que ne leur est ouvert l'accès direct.
Dans ces conditions, les infirmiers anesthésistes « revendiquent depuis de nombreuses années la reconnaissance de leur pratique avancée, spécifique à leur spécialité »171(*) et « distincte du métier d'IPA », et sont désormais suivis par l'ensemble des spécialités infirmières dans cette requête.
Le CNP Ibode demande en effet également « la reconnaissance de la pratique avancée dans le cadre dérogatoire à l'exercice IPA en préservant la spécialité et les spécificités d'exercice », tandis que le Collectif inter-blocs, qui le rejoint sur la nécessité d'une « reconnaissance de [la] spécialité » « en gardant [les] spécificités d'enseignement » indique être également enclin à « tendre à des actes en pleine autonomie ».
La demande des spécialités n'est donc pas d'accéder au métier d'IPA, mais bien de devenir des auxiliaires médicaux de pratique avancée distincts, régis par des règles propres à chaque spécialité. Il s'agit là de s'inspirer des modèles anglo-saxons évoqués supra.
Cette évolution, jugée « indispensable » par les IADE, doit permettre de reconnaître et de valoriser les compétences spécifiques et élargies des infirmiers de spécialité, qui « sont le fruit de formations spécialisées, d'expériences cliniques poussées, et de responsabilités élargies assumées par des professionnels depuis parfois plusieurs décennies ».
Concernant plus spécifiquement les Ibode, la reconnaissance d'une pratique avancée permettrait de leur offrir une forme de « leadership clinique »172(*) jugée nécessaire dans la mesure où une formation de 21 heures permet aujourd'hui à des infirmiers de soins généraux d'accéder à des missions similaires à celles des Ibode. Cette prise de positions n'est toutefois pas consensuelle, le Collectif inter-blocs estimant quant à lui que « plus personne n[e] croit [que] la pratique avancée [soit] une évolution » pour la profession, qui serait « condamnée à disparaître » par la parution du décret n° 2024-954 précité.
b) L'hétérogénéité des spécialités implique que la reconnaissance d'une forme de pratique avancée ne puisse pas être attribuée concomitamment à toutes les professions
L'articulation entre la pratique avancée et les spécialités infirmières, qui l'ont précédée, est un sujet d'intérêt pour l'administration.
L'inspection générale des affaires sociales (Igas) et l'inspection générale de l'éducation, du sport et de la recherche (IGESR) se sont penchés sur la question en 2022, dans le cadre d'un rapport intitulé « Concertation sur la pratique avancée infirmière ».
Compte tenu de l'hétérogénéité entre les spécialités infirmières, la mission a été chargée de travailler sur la reconnaissance « en pratique avancée [de] l'exercice des IADE dans un premier temps, et potentiellement des autres spécialités infirmières ».
La mission conjointe préconise, à l'issue de ses travaux, « de conserver une approche globale des trois spécialités infirmières et de chacune d'entre elles, souhaitée par l'ensemble des professionnels concernés, dans la perspective d'une reconnaissance en pratique avancée, quels que soient les calendriers et ajustements des référentiels actuels ». La recommandation n'est donc pas de fondre les spécialités infirmières dans le cadre de la pratique avancée, mais de consacrer, au fur et à mesure et uniquement si cela est justifié, une forme de pratique avancée propre à chaque spécialité infirmière.
La mission recommande, dans un premier temps, de finaliser « le cadre d'exercice spécifique des infirmiers anesthésistes en pratique avancée ». Elle satisfait en cela la vision du CNPIA, qui considère que, parmi les spécialités, « seule la spécialité des infirmiers anesthésistes répond actuellement aux critères d'une pratique avancée, grâce à un diplôme adossé à un Master depuis 2012, son autonomie clinique et à ses divers champs d'intervention ».
L'accès à la pratique avancée des autres spécialités était alors suspendu à une révision des référentiels de formation et, à l'issue de cette révision, à une appréciation d'opportunité. En effet, « pour se rapprocher des conditions légales de la pratique avancée, notamment un diplôme délivré par l'université », la mission soutenait la transformation des diplômes en « diplômes nationaux de l'enseignement supérieur (en santé), c'est-à-dire le passage à une diplomation universitaire accréditée ».
Pour les infirmiers de bloc opératoire, était attendu l'allongement de 18 à 24 mois de la formation, et l'attribution du grade de master au diplôme d'État concerné, survenu depuis.
Pour les puériculteurs, une réingénierie plus profonde de la formation était jugée nécessaire. La création d'une deuxième année de spécialisation en puériculture est en effet une condition sine qua non à la possibilité que ce diplôme confère le grade de master, auquel est aujourd'hui subordonné la pratique avancée.
C. Le droit proposé : l'élargissement de l'accès à la pratique avancée et l'extension des lieux d'exercice éligibles
En modifiant l'article L. 4301-1 du code de la santé publique relatif à l'exercice en pratique avancée, l'article 2 de la proposition de loi vise :
- à faire évoluer les conditions d'accès à la pratique avancée ;
- à faire évoluer les modalités de définition des domaines d'intervention en pratique avancée et des conditions et règles de l'exercice en pratique avancée ;
- à élargir la liste des lieux d'exercice des auxiliaires médicaux en pratique avancée.
1. Faire évoluer les conditions d'accès à la pratique avancée
En son 2°, l'article 2 s'inspire, dans sa version déposée, de la rédaction proposée par le rapport conjoint Igas/IGESR précité pour reconnaître une forme de pratique avancée à certains infirmiers spécialisés.
Pour ce faire, le a du 2° se borne à prévoir que la pratique avancée, aujourd'hui restreinte aux infirmiers titulaires du diplôme d'IPA, soit désormais ouverte aux professionnels justifiant de certains diplômes figurant sur une liste arrêtée par le ministre de la santé. Du même coup, il précise que la durée minimale d'exercice avant de pouvoir exercer en pratique avancée est définie par voie réglementaire, ce qui n'est aujourd'hui pas précisé.
Pour tenir compte de cette évolution, le b du 2° renvoie à un décret les modalités d'application du II de l'article L. 4301-1 du code de la sécurité sociale, régissant l'accès à la pratique avancée. Le décret en question pourra prévoir des durées minimales d'exercice différentes selon les mentions et selon les modalités d'accès à la formation, ce qui vise à tenir compte des spécificités des spécialités infirmières visées, sans être citées, par l'évolution du champ des diplômes ouvrant droit à exercer en pratique avancée.
Le a du 2° procède enfin à une correction rédactionnelle, remplaçant la notion d' « université habilitée » à décerner le diplôme d'IPA par celle d' « université accréditée » à faire de même.
2. Faire évoluer les modalités de définition de l'exercice en pratique avancée
Le c du 1° de l'article 2 tel qu'il figurait au dépôt de la proposition de loi proposait de supprimer l'ensemble des avis requis sur les textes réglementaires précisant les domaines d'intervention en pratique avancée, et les conditions et règles de l'exercice en pratique avancée. Il s'agit des avis de l'Académie nationale de médecine, de la Haute Autorité de santé, et des ordres et représentants des professions concernées.
La suppression de ces avis était motivée par le caractère tardif de leur transmission par certains organismes, à l'origine d'un blocage pour la parution des décrets d'application de la loi dite « Rist 2 » précitée.
3. Élargir la liste des lieux d'exercice en pratique avancée
Suivant en cela la recommandation n° 2173(*) du rapport conjoint Igas / IGESR précité, les a et b du 1° de l'article 2 prévoient d'élargir la liste des lieux où un exercice en pratique avancée est autorisé par la loi.
Le a du 1° ajoute à cette liste l'exercice en équipe pluridisciplinaire coordonnée par un médecin au sein des services départementaux de PMI et l'exercice au sein d'une équipe pluridisciplinaire en santé scolaire ; ce dernier n'ayant pas été recommandé par la mission Igas / IGESR.
Le b du 1° rend possible l'exercice en pratique avancée en assistance d'un médecin référent au sein d'un service départemental de l'aide sociale à l'enfance ou en établissement d'accueil du jeune enfant.
Il convient d'observer qu'il s'agit là des principaux terrains des infirmiers puériculteurs.
II - Les modifications apportées par l'Assemblée nationale
1. Au stade de la commission
L'article 2 a connu plusieurs modifications lors de son examen par la commission des affaires sociales de l'Assemblée nationale :
- un amendement de Mme Sylvie Bonnet (Droite républicaine) a substitué la notion d'« équipe pluriprofessionnelle en établissement scolaire » à celle d' « équipe pluridisciplinaire en santé scolaire », ces dernières ayant été dissoutes. Ce faisant, elle fait des établissements scolaires le seul terrain d'action en pratique avancée n'exigeant pas de lien avec un médecin ;
- des amendements identiques de Mme Sandrine Runel et plusieurs de ses collègues du groupe Socialistes et apparentés, M. Yannick Monnet et Mme Karine Lebon (Gauche démocrate et républicaine), Mme Karen Erodi et plusieurs de ses collègues du groupe La France insoumise - Nouveau Front Populaire, Mme Christine Loir et plusieurs de ses collègues du groupe Rassemblement National ainsi que M. Christophe Bentz (Rassemblement National) réintroduisent les avis nécessaires avant parution des décrets régissant les modalités de la pratique avancée ;
- un amendement de M. Frédéric Valletoux (Horizons et Indépendants) prévoit que les modalités d'application des dispositions régissant l'accès à la pratique avancée soient définies par décret en Conseil d'État plutôt que par décret simple ;
- un amendement de la rapporteure, Mme Dubré-Chirat (Ensemble pour la République) introduit, dans un II, une demande de rapport sur les mentions de la pratique avancée.
2. Au stade de la séance publique
Lors de la séance publique, seuls deux amendements identiques ont été adoptés.
À l'initiative de la rapporteure et de Mme Elise Leboucher et ses collègues du groupe La France insoumise - Nouveau Front Populaire, a été introduit un d au 1° du I visant à prévoir que les avis nécessaires avant parution des décrets régissant les modalités de la pratique avancée doivent être rendus dans un délai de trois mois, sans quoi ils sont réputés émis.
L'Assemblée nationale a adopté cet article ainsi modifié.
III - La position de la commission
1. Sur la reconnaissance d'une forme d'exercice en pratique avancée pour les spécialités infirmières
La commission des affaires sociales est favorable à toutes les mesures qui concourent à mettre en adéquation les compétences attribuées par les textes et les réalités observées sur le terrain.
En l'espèce, la commission des affaires sociales soutient la demande des infirmiers de spécialité de se voir reconnaître une forme de pratique avancée, propre à chaque exercice, dès lors qu'une partie de leur activité présente certaines caractéristiques de la pratique avancée. En ce sens, la commission fait sienne l'analyse du CNPIA lorsqu'il affirme que « limiter la pratique avancée au seul modèle IPA revient à méconnaître la diversité et la richesse des expertises infirmières qui existent d'ores et déjà sur le terrain ».
La commission estime donc que la reconnaissance d'une forme d'exercice en pratique avancée pour les spécialités infirmières constituerait une juste reconnaissance des compétences poussées des infirmiers de spécialité, acquises au cours d'une formation exigeante. Celle-ci avait, du reste, déjà été préconisée par le rapport Igas précité en ce qui concerne les infirmiers anesthésistes.
La position de la commission des affaires sociales s'inscrit dans la continuité de celle qu'elle avait défendue lors de l'examen de la loi Rist 2 : elle avait alors déjà adopté, à l'initiative de sa rapporteure Mme Imbert, un amendement visant à reconnaître une forme d'exercice en pratique avancée aux spécialités infirmières.
Toutefois, la commission exprime des réserves quant aux modalités de transcription législative de la mesure. Tel que transmis, l'article 2 ne cite pas les différentes spécialités dont la reconnaissance en tant que forme de pratique avancée est envisagée, pas davantage qu'il ne convoque la notion même de spécialité infirmière. Il laisse donc toute latitude au ministre de la santé pour définir quels diplômes ouvrent droit à la pratique avancée, et selon quelle temporalité.
En outre, comme le mentionne la direction générale de l'offre de soins, la rédaction de l'article 2 « paraît dissoudre les spécialités actuelles dans la pratique avancée ». Celle-ci ne prévoit en effet pas de spécificité à l'exercice en pratique avancée pour les spécialités, alors même que cela semble tout à fait nécessaire compte tenu des différences de modèles entre la pratique avancée des IPA et celle qui pourrait être reconnue aux infirmiers de spécialité.
Il ne serait ni satisfaisant pour les IPA, ni pour les infirmiers de spécialité, de faire de ces derniers des IPA en mention « anesthésie », « bloc opératoire » ou « puériculture » : cela reviendrait à nier les caractéristiques des formations et des exercices de chacun. Rappelons que les diplômes d'IADE et d'Ibode proposent deux ans de spécialisation jugés nécessaires à la sécurité et la qualité de leur pratique spécialisée, tandis que le diplôme d'IPA repose sur une année de tronc commun et une année de spécialisation.
Ce manque de clarté de la rédaction a, en outre, suscité l'inquiétude des médecins anesthésistes-réanimateurs, partenaires privilégiés des IADE. En ne reconnaissant pas une pratique avancée spécifique à la profession, l'article 2 aujourd'hui ouvre un accès direct à la profession d'IADE. Cela fait craindre aux médecins anesthésistes-réanimateurs que les IADE puissent être amenés à réaliser des consultations préanesthésiques en autonomie, une évolution que les référentiels de formation ne permettent aujourd'hui pas d'envisager et qui ferait courir un risque pour la sécurité anesthésique aux dires des médecins anesthésistes-réanimateurs.
Il appartient au législateur de répondre à cette inquiétude et de faire évoluer la rédaction de l'article 2 pour que celle-ci consacre une forme de pratique avancée propre à chaque spécialité, qui ne présente notamment pas d'accès direct.
Limitée par l'irrecevabilité financière susceptible d'être opposée à un tel amendement, les rapporteurs de la commission des affaires sociales espèrent donc pouvoir travailler avec le Gouvernement en vue de la séance publique à une rédaction qui satisfasse les attentes légitimes de reconnaissance des infirmiers de spécialité sans diluer leur spécialité, en consacrant une forme de pratique avancée spécifique qui exclue, notamment, l'accès direct.
La commission des affaires sociales rappelle également que l'accès à la pratique avancée pour chaque spécialité ne saurait se déployer en une seule vague, compte tenu des niveaux de maturité différenciés des trois spécialités par rapport à la pratique avancée. Si la commission des affaires sociales estime, conformément au rapport Igas précité, que cette reconnaissance pourrait être rapide pour les IADE puis, compte tenu de la réingénierie de leur formation, pour les Ibode, elle estime toutefois qu'une évolution des référentiels de formation est nécessaire avant d'ouvrir la pratique avancée aux puériculteurs, dont la formation, non universitarisée, aboutit à un diplôme qui ne revêt ni le niveau, ni le grade de master.
Enfin, la commission des affaires sociales sera particulièrement attentive à ce que la consécration d'une forme de pratique avancée propre à chaque spécialité ne mène pas à des scissions au sein de chaque spécialité. Il apparaît décisif, afin d'éviter les tensions au sein des établissements, que les infirmiers de spécialité formés avant l'évolution des référentiels de formation - et notamment avant l'attribution du grade de master aux diplômes d'IADE et d'Ibode - puissent bénéficier de dispositifs leur ouvrant l'accès à une forme de pratique avancée, par exemple par des formations complémentaires ramassées ou par une validation des acquis de l'expérience.
2. Sur l'ouverture de nouveaux lieux d'exercice en pratique avancée
La commission des affaires sociales se félicite de l'ouverture de nouveaux lieux d'exercice en pratique avancée proposée par l'article 2.
L'ouverture de l'exercice en pratique avancée dans les services de PMI, d'aide sociale à l'enfance et en établissement d'accueil du jeune enfant, recommandée par l'Igas, est un prérequis à l'exercice en pratique avancée des infirmiers puériculteurs : selon le rapport précité, plus de 40 % des infirmiers puériculteurs y exercent.
La rédaction rend également possible l'exercice d'IPA dans ces lieux, par exemple en mention « pathologies chroniques stabilisées », qui concourra utilement à l'accès aux soins et à la santé publique. Permettre aux infirmiers d'exercer en pratique avancée dans ces lieux favorisera une prise en charge plus complète, continue et adaptée.
La possibilité d'exercer en milieu scolaire est également défendue par certains acteurs comme la Sofiss, notamment pour les IPA en mention « pathologies chroniques stabilisées » et « psychiatrie et santé mentale ».
Le déploiement d'IPA dans les établissements scolaires permettrait d'y renforcer l'action en faveur de la prévention, d'améliorer l'accès aux soins pour les élèves dans un contexte de pénurie de médecins scolaires, de coordonner la prise en soins en milieu scolaire et d'offrir de nouvelles perspectives de carrière aux infirmiers scolaires.
La commission des affaires sociales a adopté un amendement COM-94 de ses rapporteurs, visant à préciser que l'exercice en pratique avancée dans les établissements scolaires doit se faire en lien avec un médecin.
En effet, dans l'ensemble des lieux d'exercice ouverts aux IPA par la loi, la présence d'un médecin reste nécessaire : l'infirmier en pratique avancée exerce soit dans une équipe coordonnée par un médecin, soit en assistance d'un médecin. La rédaction actuelle de l'article 2 créerait donc un précédent en autorisant l'exercice en pratique avancée « au sein d'une équipe pluriprofessionnelle en établissement scolaire », sans médecin.
Dans ces conditions, la commission a souhaité expliciter que l'exercice en pratique avancée au sein des établissements scolaires doit non seulement avoir lieu en équipe pluriprofessionnelle, mais également en lien avec un médecin. Ce médecin pourra notamment être un médecin scolaire ou le médecin traitant de l'enfant.
3. Sur la limitation à trois mois du délai offert aux instances consultées pour émettre un avis sur les évolutions réglementaires des modalités de la pratique avancée
La commission des affaires sociales se montre pleinement favorable à la limitation à trois mois du délai offert aux instances consultées pour émettre un avis sur les évolutions réglementaires des modalités de la pratique avancée.
La suppression pure et simple de ces avis, envisagée dans le texte déposé, semblait excessive : ceux-ci peuvent être utiles pour améliorer le degré d'information du pouvoir réglementaire avant la publication des textes. Toutefois, la commission estime qu'il n'est pas acceptable que le manque de diligence de certains organismes consultés pour un avis simple puisse faire obstacle à la parution des textes réglementaires nécessaires à l'application de la volonté du législateur.
Ces saisines, « qui effectivement allongent grandement le calendrier de publication des textes » selon la DGOS, ont notamment considérablement retardé l'entrée en vigueur des mesures portées par la loi Rist 2 sur les IPA.
4. Sur la demande de rapport concernant les mentions du diplôme d'IPA
Conformément à sa position habituelle, la commission a supprimé, par un amendement COM-95 de ses rapporteurs, la demande de rapport figurant à l'article 2, au sujet des mentions du diplôme d'IPA.
Pour autant, la commission des affaires sociales souhaite qu'une réflexion soit engagée sur les mentions du diplôme d'IPA. En spécialisant les IPA sur une aire thérapeutique définie et parfois restreinte, ces mentions éloignent l'IPA d'une prise en charge plus globale et populationnelle, qui avait pourtant présidé à la création de ce statut.
Elle appelle en ce sens le Gouvernement à créer une mention d'IPA relative à la santé au travail. Celle-ci, déjà prévue par des textes législatifs - la pratique avancée est ouverte en service de santé au travail174(*) et le code du travail prévoit que « la visite médicale de mi-carrière p[uisse] être réalisée par un infirmier de santé au travail exerçant en pratique avancée »175(*), apparaîtrait en effet particulièrement pertinente pour améliorer l'accès aux soins. Dans un contexte de pression accrue sur les services de santé au travail liés à la dynamique démographique défavorable de la médecine du travail et à l'allongement des carrières, la commission fait sienne l'analyse du groupement des infirmiers de santé au travail (GIT) et du réseau des infirmiers enseignants en santé au travail (Riest) selon laquelle « la mise en place d'une mention IPA en santé au travail permettrait de répondre à ces enjeux en dotant les infirmiers d'une expertise avancée pour notamment pour l'évaluation des répercussions cliniques des expositions professionnelles sur la santé, la prévention de la désinsertion professionnelle et le maintien en emploi ».
La commission a adopté cet article ainsi modifié.
Article 2 bis
(nouveau)
Harmonisation des conditions de facturation des indemnités
kilométriques
Cet article, issu d'un amendement de Mme Demas et plusieurs de ses collègues des groupes Les Républicains et Union centriste, vise à harmoniser les conditions de facturation des indemnités kilométriques, notamment la définition de l'agglomération.
La commission a adopté cet article additionnel ainsi rédigé.
I - Le dispositif proposé
A. Les infirmiers peuvent facturer des indemnités kilométriques lorsqu'ils se déplacent au domicile d'un patient habitant dans une agglomération différente de leur lieu d'exercice habituel
1. Les conditions de facturation des indemnités kilométriques
L'article 13 de la nomenclature générale des actes professionnelles (NGAP) prévoit qu'en cas de réalisation, au domicile du patient, d'un acte inscrit au remboursement, « les frais de déplacement du professionnel de santé sont remboursés, en sus de la valeur de l'acte ».
Ces dispositions sont applicables aux médecins, aux chirurgiens-dentistes, aux sages-femmes et aux auxiliaires médicaux se déplaçant au domicile du patient.
Tout déplacement ouvre droit au versement d'une indemnité forfaitaire de déplacement (IFD), d'un montant de 2,75 euros sur l'ensemble du territoire national. Ce montant a été fait l'objet d'une revalorisation de 25 centimes d'euros à la suite de l'avenant n° 10176(*) de la convention nationale des infirmiers libéraux177(*), entré en vigueur le 28 janvier 2024. Il peut être complété par des majorations de nuit, de dimanche ou de jour férié.
Cette indemnité forfaitaire peut, le cas échéant, être cumulée avec les indemnités kilométriques, dont les conditions de facturation sont encadrées par la NGAP et, pour ce qui concerne spécifiquement les infirmiers, par la convention nationale des infirmières et infirmiers libéraux178(*) telle que résultant de son avenant n° 10179(*).
Pour les infirmiers libéraux, les indemnités kilométriques peuvent être facturées sous deux conditions :
- la distance qui sépare la résidence du patient et le lieu d'exercice professionnel de l'infirmier doit être supérieure à deux kilomètres hors zones montagneuses180(*), ou un kilomètre en zone montagneuse ;
- le domicile du patient et le lieu d'exercice professionnel ne sont pas situés dans la même agglomération.
À Paris, Lyon et Marseille, l'article 13 de la NGAP prévoit, en revanche, que « la convention peut prévoir pour les actes effectués au domicile du malade une indemnité spéciale de dérangement », laquelle ne peut être cumulée avec l'indemnité horokilométrique ni avec les majorations de nuit et de dimanche.
2. Les conditions de facturation des indemnités kilométriques
L'indemnité kilométrique est calculée comme le produit entre le nombre de kilomètres parcourus, déduction faite d'un abattement d'un kilomètre en montagne et deux kilomètres en plaine, et la valeur d'indemnisation d'un kilomètre, fixée par la convention nationale des infirmiers précitée à 0,35181(*) euro en plaine, 0,50 euro en montagne, et 3,40 euros si le déplacement s'effectue à pied ou à ski182(*). Il est à noter que la valeur des indemnités kilométriques varie en fonction des professions : celle des médecins généralistes atteint par exemple 0,61 euro en plaine et 0,91 euro en montagne.
L'article 17.4 de la convention nationale des infirmiers précise que l'infirmier peut facturer les indemnités kilométriques à partir de son cabinet professionnel et ce même lorsque l'infirmier ne revient pas, entre chaque visite, à son cabinet.
Toutefois, deux mécanismes peuvent minorer le montant d'indemnités kilométriques facturable à l'assurance maladie.
S'applique, d'une part, la règle dite « du professionnel le plus proche » : l'article 13 de la NGAP prévoit ainsi que « le remboursement accordé par la caisse pour le déplacement d'un professionnel de santé ne peut excéder le montant de l'indemnité calculé par rapport au professionnel de santé de la même discipline, se trouvant dans la même situation à l'égard de la convention, dont le domicile professionnel est le plus proche de la résidence du malade ».
D'autre part, depuis 2020 et l'avenant n° 6 de la convention nationale des infirmières et infirmiers, l'article 17.4 de ladite convention prévoit un mécanisme d'écrêtement du montant des indemnités kilométriques lorsque le nombre de kilomètres facturés sur une journée excède un certain seuil. Aussi, entre 300 et 399 kilomètres cumulés facturés sur une journée, bornes incluses, la valeur de l'indemnité kilométrique est écrêtée de 50 %. À partir du 400e kilomètre, l'infirmier ne peut plus prétendre au versement des indemnités kilométriques.
3. La définition de l'agglomération, qui ouvre droit à la facturation d'indemnités kilométriques, est renvoyée à l'échelle locale et varie substantiellement entre les caisses primaires d'assurance maladie
La convention nationale des infirmières et infirmiers libéraux précitée prévoit, en son article 17.4, qu'afin de prendre en compte « les spécificités locales », un protocole national définisse le cadre d'accords conclus à l'échelle de chaque caisse locale d'assurance maladie avec les syndicats représentatifs locaux des infirmiers.
Il revient notamment à ces accords locaux, selon le protocole figurant en annexe XIV de la convention précitée, de définir la notion d'agglomération retenue pour la facturation des indemnités kilométriques.
Cela conduit à une importante hétérogénéité de cette définition en fonction des territoires, alors même que le code de la route définit l'agglomération à l'échelle nationale.
B. Le droit proposé : l'harmonisation à l'échelle nationale de la définition d'agglomération
Issu d'un amendement COM-48 rect. ter de Mme Demas et plusieurs de ses collègues des groupes Les Républicains et Union centriste, l'article 2 bis modifie l'article L. 162-12-2 du code de la sécurité sociale, relatif à la convention nationale des infirmiers, afin de prévoir que celle-ci détermine, à l'avenir, les conditions de facturation des indemnités kilométriques, notamment la définition nationale de l'agglomération.
Il est précisé que celle-ci doit être définie par décret et servir de référentiel commun pour garantir un traitement équitable sur l'ensemble du territoire.
II - La position de la commission
La commission a pleinement souscrit à l'intention de cet amendement, qui permettra d'harmoniser les conditions d'attribution des indemnités kilométriques aux infirmiers dans une logique d'équité.
Le renvoi de la définition de l'agglomération à l'échelle locale a été conçu afin d'adapter au mieux la politique de tarification aux territoires, mais a trop souvent servi de prétexte aux caisses primaires d'assurance maladie pour appliquer un traitement défavorable aux infirmiers libéraux.
Cette pratique est aujourd'hui devenue source d'iniquité entre les IDE libéraux, les conditions fixées pour facturer des indemnités kilométriques pouvant varier substantiellement entre les territoires. Il semble donc pertinent de renvoyer plutôt la définition de l'agglomération à la convention nationale, d'autant que le code de la route prévoit déjà des dispositions à ce sujet.
Les indemnités kilométriques constituent un enjeu décisif pour les infirmiers libéraux. Professionnels les plus mobilisés pour intervenir au domicile du patient, ceux-ci doivent pouvoir être dédommagés justement pour ces déplacements, qui peuvent représenter une part significative du temps travaillé et du revenu perçu.
La commission soutient donc la valorisation, par l'assurance maladie, des déplacements à domicile des infirmiers, qui lui semblent essentiels au système de soins. Elle estime qu'il est tout à fait risqué de mener une politique tarifaire désincitative aux déplacements pour les infirmiers.
Il est, à ce titre, regrettable d'observer une telle décorrélation entre l'évolution du coût du transport, et notamment des carburants, et celle des indemnités kilométriques, qui restent fixées à 0,35 euro par kilomètre en plaine - un montant près de deux fois inférieur au niveau des indemnités kilométriques des médecins généralistes.
La revalorisation de 10 % des indemnités forfaitaires de déplacement en janvier 2024 constituent un message positif pour la profession. Toutefois, elles ne sauraient suffire à compenser le préjudice financier tiré de la hausse des prix du carburant, notamment pour les infirmiers exerçant en zone rurale, pour lesquelles les indemnités kilométriques représentent des montants plus importants.
La commission a adopté cet article additionnel ainsi rédigé.
Article 3
Gage
financier de la proposition de loi
Cet article gage les conséquences financières sur les organismes de sécurité sociale de l'adoption de la présente proposition de loi.
La commission a adopté cet article sans modification.
I - Le dispositif proposé
L'article 3 gage l'incidence de la proposition de loi sur les finances des organismes de sécurité sociale, par majoration à due concurrence de l'accise sur les tabacs prévue au chapitre IV du titre Ier du livre III du code des impositions sur les biens et services.
II - Les modifications adoptées par l'Assemblée nationale
Cet article a été adopté sans modification.
III - La position de la commission
Limitée par les conditions de recevabilité financière, la commission n'est pas en mesure de lever d'elle-même ce gage. Elle appelle toutefois le Gouvernement, qui a engagé la procédure accélérée sur le texte et demandé son inscription à l'ordre du jour, à procéder de lui-même à la suppression du gage financier.
La commission a adopté cet article sans modification.
EXAMEN EN COMMISSION
I. AUDITION DE MMES SYLVAINE MAZIÈRE TAURAN, PRÉSIDENTE, ET SAMIRA AHAYAN, SECRÉTAIRE GÉNÉRALE, DU CONSEIL NATIONAL DE L'ORDRE DES INFIRMIERS
M. Philippe Mouiller, président. - Mes chers collègues, nous accueillons à présent Mmes Sylvaine Mazière Tauran, présidente, et Samira Ahayan, secrétaire générale, du Conseil national de l'ordre des infirmiers, au sujet de la proposition de loi sur la profession d'infirmier.
Cette proposition de loi, déposée par nos collègues députés Mme Nicole Dubré-Chirat et M. Frédéric Valletoux, a été adoptée par l'Assemblée nationale le 10 mars dernier. Elle est inscrite à l'ordre du jour de notre assemblée pour son examen en séance publique le 5 mai prochain. Nous nous réunirons pour l'examen du rapport et l'adoption du texte de commission dès la rentrée, le mardi 29 avril.
Je vous laisse la parole pour un propos liminaire dans lequel vous pourrez nous livrer votre regard sur ce texte, madame Mazière Tauran.
Mme Sylvaine Mazière Tauran, présidente du Conseil national de l'ordre des infirmiers. - Monsieur le président, mesdames, messieurs les sénateurs, je vous remercie de nous recevoir aujourd'hui.
L'ordre national des infirmiers, instance de régulation par délégation de l'État, contrôle l'accès et les conditions d'exercice de la profession infirmière. L'ordre accomplit une mission de service public, en veillant notamment au respect des principes d'éthique, de moralité, de probité et de compétences indispensables à l'exercice de la profession. L'ordre oeuvre également au service de la population afin d'améliorer la qualité, la sécurité et l'accès aux soins.
Quelque 565 553 infirmières sont actuellement inscrites au tableau de l'ordre. Certains infirmiers n'étant pas encore inscrits, notamment parmi ceux qui travaillent dans des établissements publics, nul ne connaît le nombre exact d'infirmiers en exercice.
Notre pays compte 145 345 infirmiers libéraux, 196 578 infirmiers exerçant dans le secteur privé et 223 630 infirmiers exerçant dans le secteur public. Les infirmières anesthésistes diplômées d'État (Iade) sont au nombre de 7 461, les infirmières de bloc opératoire diplômées d'État (Ibode) au nombre de 6 324 et on compte 14 437 infirmières puéricultrices diplômées d'État (IPDE), ainsi que 2 365 infirmières en pratique avancée (IPA).
Je tiens à exprimer le plein soutien du Conseil national de l'ordre des infirmiers à cette réforme que nous appelons de nos voeux. Celle-ci marquera un tournant nécessaire pour la profession et permettra de garantir à chaque patient une prise en charge équitable, continue et de qualité.
Notre système de santé traverse une période de profonde tension. L'engorgement des urgences, l'augmentation de la prévalence des pathologies chroniques et du nombre de patients atteints d'une affection de longue durée - ils étaient 448 000 en décembre 2024 - et le nombre grandissant de patients sans médecin traitant témoignent des enjeux actuels. Or la crise de la covid a mis en évidence le rôle clé joué par les infirmiers dans la continuité des soins.
Avec près de 600 000 infirmiers en 2024, nous constituons la première profession de santé du pays. Nous sommes présents dans chaque bassin de vie du territoire et sommes souvent les seuls professionnels à intervenir au domicile des patients, notamment dans les zones rurales et sous-dotées.
Les défis sont immenses : vieillissement de la population, explosion des pathologies chroniques, complexité croissante des parcours de soins, etc. À l'horizon 2040, selon nos calculs, qui rejoignent l'étude de l'OCDE parue en décembre 2024, les besoins en soins infirmiers pourraient augmenter de près de 55 %. Cette projection appelle une réorganisation profonde des rôles et des responsabilités des professionnels de santé.
Cette réforme est également attendue des Français qui s'inquiètent de la capacité du système de santé à les soigner correctement. Selon une étude que nous avons fait réaliser en septembre 2024, 83 % des Français estiment que les infirmiers pourraient assumer de nouvelles responsabilités au service des patients.
Cette proposition de loi va donc dans le bon sens. Elle pose les bases d'une profession infirmière mieux reconnue et mieux intégrée dans les parcours de soins coordonnés. Elle redéfinit les compétences infirmières en mettant en avant l'autonomie, la prévention, l'éducation à la santé, le suivi à long terme des patients et la place centrale des soins relationnels, qui sont au coeur de notre métier.
En ce qui concerne l'article 1er, qui redéfinit la profession autour de ses missions socles, je souhaite notamment insister sur la consultation infirmière, qui relève du domaine propre de l'infirmier et consiste à informer, conseiller et éduquer un patient et son entourage en matière de santé ou de soins infirmiers. Elle offre aux professionnels une large liberté d'initiative et d'autonomie et permet d'assurer une prise en charge plus fluide, rapide et adaptée aux besoins. Elle s'inscrit dans l'évolution du rôle des infirmiers qui disposent d'une formation solide et de compétences élargies leur permettant d'assurer des soins en autonomie dans un cadre sécurisé.
Cette redéfinition prolonge les évolutions réglementaires récentes du rôle des infirmiers : prescription de certains dispositifs médicaux ou vaccins, accès direct aux IPA, rôle clé dans la prévention et l'éducation à la santé, en particulier pour les patients atteints de diabète, d'hypertension ou d'obésité.
Je souhaite également insister sur l'importance de la notion d'orientation, qui découle naturellement de la consultation infirmière et permet une prise en charge optimale des patients en fonction de leurs besoins, grâce notamment à une mobilisation plus efficace des professionnels de santé.
Intégrer l'orientation aux missions de l'infirmier répond à un enjeu majeur, celui de la continuité des soins. Trop souvent, les patients se heurtent à des ruptures de prise en charge, faute d'une orientation efficace entre les différents acteurs du système de santé. En confiant à l'infirmier une mission d'orientation, clairement définie, nous renforçons la fluidité des parcours de soins et nous limitons ces interruptions, qui sont préjudiciables à la qualité des soins et à l'état de santé des patients. Tel est précisément le rôle de l'infirmier référent, désormais inscrit dans la loi, dont le périmètre doit à présent être précisément défini par voie réglementaire.
Le troisième élément sur lequel je souhaite insister est le diagnostic infirmier, qui permet d'identifier les besoins de la personne, de formuler des objectifs de soins, de mettre en oeuvre les actions appropriées et de les évaluer. Le diagnostic infirmier ne se substitue pas au diagnostic médical dans la mesure où il concerne non pas l'identification d'une pathologie, mais l'évaluation des réactions humaines d'un patient face à un problème de santé ou à un risque. Il s'agit d'une démarche scientifique rigoureuse que la Nanda (North American Nursing Diagnosis Association) définit comme un jugement clinique sur les réactions d'un individu, d'une famille ou d'une communauté aux problèmes de santé actuels ou potentiels.
Dans sa classification, la Nanda retient 267 diagnostics infirmiers qui peuvent porter sur un problème actuel, comme une altération de l'intégrité cutanée liée à une immobilisation prolongée, sur un risque, par exemple un risque de chute liée à une hypotension orthostatique ou consister en un diagnostic de promotion de la santé tel que l'amélioration de la gestion d'une maladie chronique.
Un autre apport de ce texte est l'accès direct, qui contribuera à améliorer la prise en charge des patients en répondant plus rapidement aux besoins de soins courants tels que les pansements, le suivi des pathologies chroniques, la vaccination, la prévention ou encore l'éducation thérapeutique. L'accès direct contribuera également à désengorger les cabinets médicaux, en évitant des consultations médicales pour des motifs qui peuvent être pris en charge par un infirmier comme les pansements de plaie, qui nécessitent actuellement une première prescription par un médecin.
La proposition de loi prévoit l'accès direct sous deux formes : à l'article 1er dans le cadre de la participation des infirmiers aux soins de premier recours, que ce soit dans l'exercice de leur rôle propre ou de leur rôle prescrit ; à l'article 1er quater, qui prévoit l'expérimentation, pour une durée de trois ans et dans cinq départements, de la prise en charge par des infirmiers d'actes ne relevant pas de leur rôle propre lorsqu'ils exercent dans des structures coordonnées.
Ces deux dispositions sont complémentaires. L'accès aux soins de premier recours ainsi que la prise en charge continue des malades sont définis dans le respect des exigences de proximité qui s'apprécient en termes de distance et de temps de parcours, de qualité et de sécurité. Ils sont organisés par l'agence régionale de santé (ARS) conformément au schéma régional de santé. Il s'agit de la prévention, du dépistage, du diagnostic, du traitement et du suivi des patients, de la dispensation et de l'administration des produits de santé, médicaments et dispositifs médicaux, ainsi que le conseil pharmaceutique, l'orientation dans le système de soins et l'éducation à la santé. Chacun des professionnels, en fonction de ses compétences, intervient dans ces domaines.
L'accès direct à titre expérimental concerne l'ensemble des soins de premier et de deuxième recours. L'exercice coordonné se met en place dans les structures comme les établissements de santé, les équipes de soins primaires constituées autour de médecins généralistes de premier recours, les centres de santé, les maisons de santé pluriprofessionnelles ou les communautés professionnelles territoriales de santé (CPTS).
Si l'ensemble de ces dispositifs va dans le bon sens, l'ordre national des infirmiers souhaite proposer trois amendements importants dont l'adoption - nous en sommes convaincus - contribuerait à renforcer cette réforme.
Le premier amendement vise à intégrer explicitement la mention des sciences infirmières dans les missions fondamentales de la profession, en modifiant l'alinéa 15 de l'article 1er. Malgré des avancées ces dernières années, la France accuse en la matière un retard significatif par rapport aux autres pays européens et aux pays outre-Atlantique. En 2007, la Haute Autorité de santé (HAS) constatait déjà ce retard préoccupant. Nous proposons donc de reconnaître officiellement cette discipline scientifique pour favoriser la recherche infirmière et l'innovation en santé.
Nous proposons par ailleurs de supprimer l'article 1er ter, qui introduit un dispositif d'évaluation et de remise à niveau pour les infirmiers n'ayant pas exercé depuis un certain temps. Ce dispositif est redondant avec le cadre existant, puisque la certification périodique des professionnels de santé prévoit déjà une mise à jour des compétences, y compris en cas d'interruption d'exercice. Il est donc inutile d'ajouter une procédure parallèle qui ne ferait qu'alourdir les démarches administratives et créer une insécurité juridique pour les professionnels concernés.
Enfin, le troisième point est la reconnaissance de la pratique avancée pour les spécialités infirmières, au sein de l'article 2. Nous proposons d'étendre cette reconnaissance aux infirmiers de spécialité Iade, Ibode et IPDE titulaires d'un diplôme de grade master. Ces infirmiers spécialisés, qui jouent un rôle crucial dans des domaines techniques et assument de fortes responsabilités, doivent pouvoir exercer en pratique avancée, tout en conservant leur spécificité. La disposition que nous proposons permettra de mieux structurer l'exercice de ces professionnels, tout en valorisant leurs compétences et en répondant aux besoins de soins spécialisés.
M. Jean Sol, rapporteur. - Après avoir suscité d'importants débats ces dernières semaines, l'article 1er a été modifié lors de l'examen du texte à l'Assemblée nationale. Cet article consacre les notions de consultation infirmière et de diagnostic infirmier, qui ont provoqué un certain émoi chez les médecins. Pourtant, le diagnostic infirmier existe depuis bien longtemps.
Pourriez-vous détailler l'objet et le contenu des consultations et diagnostics envisagés ? D'après la classification de la nomenclature Nanda, ceux-ci sont au nombre de 267. Vous semblerait-il souhaitable de préciser la proposition de loi sur ces points afin de répondre aux inquiétudes légitimes qui se sont exprimées ?
Par ailleurs, l'article 1er définit la profession, en lui confiant plusieurs grandes missions. Parmi celles-ci figure désormais la participation de l'infirmier aux soins de premier recours en accès direct dans le cadre de son rôle propre comme de son rôle prescrit. Dans quel périmètre cet accès direct vous semble-t-il particulièrement souhaitable ? Doit-il concerner des actes ne relevant pas du rôle propre de l'infirmier ? Dans ce cas, à quelles situations est-il susceptible de s'appliquer ?
Mme Anne-Sophie Romagny, rapporteure. - L'article 2 ouvre la voie à un accès différencié à la pratique avancée pour les infirmiers spécialisés dont le cursus de formation est plus long que celui des infirmiers diplômés d'État. La commission des affaires sociales est particulièrement attentive à ce sujet, qui avait déjà fait l'objet de débats nourris lors de l'examen de la loi n° 2023-379 du 19 mai 2023 portant amélioration de l'accès aux soins par la confiance aux professionnels de santé, dite loi Rist 2.
Il semble que certains infirmiers spécialisés, notamment des infirmiers anesthésistes, avaient plutôt l'espoir de voir ce texte leur offrir un statut d'auxiliaire médical de pratique avancée spécifique, distinct du métier d'IPA.
Quelle est la position de l'ordre sur la question ? L'article 2 doit-il consacrer un exercice en pratique avancée propre à certaines spécialités ou simplement permettre aux infirmiers spécialisés désireux d'évoluer professionnellement d'accéder plus simplement à la pratique avancée ?
Plus généralement, le Gouvernement a laissé la porte ouverte à des modifications sur cet article. Quelles améliorations conviendrait-il d'y apporter lors de son examen au Sénat ?
Mme Sylvaine Mazière Tauran. - Nous avons identifié plusieurs pistes d'amélioration de l'accès direct dans le cadre des consultations infirmières. Par exemple, le bilan de soins infirmiers (BSI), qui ne peut actuellement être réalisé que sur prescription d'un médecin, pourrait être proposé aux patients en accès direct.
Il conviendrait également de valoriser l'éducation à la santé et l'éducation thérapeutique. Les infirmières réalisent déjà de nombreuses consultations, en ville comme à l'hôpital, concernant l'accompagnement, les problèmes de santé, les addictions ou les maladies neurodégénératives. La consultation infirmière est par exemple prévue, et réalisée, depuis de nombreuses années dans le cadre du plan Cancer. Je pense aussi aux consultations de prévention aux différents âges de la vie. Le champ de ces consultations est donc vaste.
De même, les diagnostics infirmiers permettent d'évaluer l'état de santé du patient, son hygiène de vie ou encore le risque d'accident en fonction de son environnement afin de proposer l'orientation qui préservera au mieux son capital autonomie.
Actuellement, ces consultations ne sont pas valorisées en établissement. Le plus souvent, elles sont organisées dans les services, mais elles sont les premières cibles de suppressions en cas de tensions sur le personnel, au profit de la réalisation des soins techniques. Or l'accompagnement du patient, son orientation au sein de son parcours de santé et le conseil en éducation à la santé sont indispensables.
Il est donc important que ces consultations soient identifiées, dans les établissements et à domicile. En effet, les infirmières libérales qui prennent en charge des patients à leur sortie de l'hôpital ne commencent pas par réaliser immédiatement les soins prescrits : il s'agit, avant toute chose, d'appréhender leur situation globale, étape indispensable pour la qualité des soins et la sécurité des patients. Démystifions donc les concepts de consultation infirmière et de diagnostic infirmier.
Concernant les infirmières spécialisées, nous avons travaillé avec les représentants des professions spécialisées sur la nouvelle rédaction de l'article 2, que nous soutenons. Nous nous fondons d'ailleurs sur un vote du Conseil national de l'ordre des infirmiers de 2023, par lequel celui-ci s'était prononcé pour la reconnaissance en pratique avancée des trois spécialités satisfaisant aux exigences de formation universitaire. Nous ne pouvons pas nous désolidariser du cadre européen définissant la pratique avancée, selon lequel un grade de master est nécessaire pour accéder à ce statut.
M. Khalifé Khalifé. - Comment les infirmiers sont-ils intégrés aux circuits de ville, en particulier au sein des CPTS ?
Par ailleurs, quel rôle pourraient jouer les infirmiers dans le développement de la télémédecine et de la téléconsultation depuis le domicile du patient ?
Enfin, l'article 2 ne mentionne pas les infirmiers perfusionnistes, qui sont fortement demandeurs d'un statut particulier. Comment seront-ils intégrés ?
Mme Jocelyne Guidez. - En permettant aux infirmiers de poser des diagnostics infirmiers, cette proposition de loi marque une évolution significative qui rapproche leur exercice de celui des professions médicales. Comment l'ordre envisage-t-il de sécuriser juridiquement cette nouvelle compétence, notamment en matière de responsabilité professionnelle ? Dispose-t-on aujourd'hui d'un référentiel partagé des diagnostics infirmiers comme cela existe en médecine ?
Quelle est la place des handicaps et des troubles du neurodéveloppement (TND) dans les missions des infirmiers ? Ceux-ci sont-ils toujours bien formés et outillés pour accompagner ces publics dans la durée ? Serait-il pertinent d'inscrire plus clairement cette mission dans le texte au titre de l'inclusion et de la continuité des soins ? Quel rôle doivent jouent les infirmiers dans l'interface entre le sanitaire, le médico-social et le domicile pour ces accompagnements complexes ?
Mme Céline Brulin. - Vous avez insisté sur la nécessité de donner une base légale solide aux sciences infirmières. Ces évolutions trouveront donc une traduction en matière de formation et de poursuite de l'universitarisation de la profession. Les auteurs de la proposition de loi inscrivaient d'ailleurs ce texte dans un travail plus global sur la profession infirmière, qui soulevait la question de la formation.
En outre, ces avancées pour votre profession impliqueront-elles la nécessité de former davantage d'infirmiers ? En effet, si c'est l'État qui fixe les quotas, ce sont bien les régions qui les mettent en oeuvre.
Mme Corinne Bourcier. - Quel regard portez-vous sur l'évolution du texte lors de son examen à l'Assemblée nationale ? Y a-t-il eu des oublis ou des points à rectifier en priorité ? Que pensez-vous de l'évolution de la pratique avancée permise par l'article 2, qui rend possible l'exercice au sein des services de protection maternelle et infantile, de santé scolaire et d'aide sociale à l'enfance ?
Mme Sylvaine Mazière Tauran. - Actuellement, en France, la profession d'infirmier comporte un métier socle, trois spécialités et la pratique avancée. Cependant, dans la pratique, un grand nombre de professionnels de santé entament des démarches de formation significatives, allant parfois jusqu'au grade de master. C'est le cas des infirmiers perfusionnistes, que vous avez mentionnés, mais également des infirmiers hygiénistes, des infirmiers en endoscopie ou encore des infirmiers en santé au travail.
Une fin de non-recevoir est systématiquement opposée à toute demande de création d'une nouvelle spécialité, notamment pour les perfusionnistes. Or il n'existe aucun dispositif pour valoriser les efforts des infirmiers pour se former et s'adapter à certains domaines d'exercice. Il est anormal qu'une infirmière qui se forme, par exemple, en soins palliatifs ne puisse pas accéder à un statut différent.
En France, le système de diplômes d'État ne permet pas de reconnaître les compétences nouvelles. L'universitarisation, je l'espère, permettra d'ouvrir le champ : après avoir obtenu un niveau licence dans la formation au métier socle, les infirmiers qui suivront une formation universitaire de niveau master pourraient obtenir une reconnaissance de leur statut au titre de leurs compétences. C'est le cas dans certains pays européens.
Dans le cas des perfusionnistes, cette absence de reconnaissance est d'autant plus critique que, dans certains blocs opératoires, les professionnels qui interviennent à ce titre n'ont pas toujours le statut d'infirmier. Or seuls les professionnels de santé, au regard de la réglementation, ont le droit d'y accéder.
M. Khalifé Khalifé. - Qui a bloqué la création d'un statut d'infirmier spécialisé pour les perfusionnistes ?
Mme Sylvaine Mazière Tauran. - À chaque fois qu'il est question de la création d'une nouvelle spécialité, on me répond que c'est impossible ! Il est difficile de savoir qui, précisément, le refuse : le système semble figé.
Les infirmiers sont depuis longtemps impliqués dans la création des CPTS. Nous sommes clairement dans une logique d'organisation territoriale. Il me paraît donc légitime que les infirmiers y participent, au titre des actions de prévention et du suivi des patients sur le terrain.
Concernant la nomenclature, la Nanda est une société américaine.
Mme Samia Ahayan, secrétaire générale du Conseil national de l'ordre des infirmiers. - En France, c'est l'Association francophone européenne des diagnostics, interventions et résultats infirmiers (Afedi), une société savante, qui travaille sur le sujet. Elle traduit les diagnostics infirmiers émis par l'association nord-américaine, tous les deux à trois ans, afin de les actualiser au regard des évolutions sociétales et environnementales.
Mme Sylvaine Mazière Tauran. - Ces diagnostics sont validés selon des méthodes scientifiques et ils sont utilisés dans le monde entier. Je regrette que cela soit si peu connu, car il s'agit finalement de s'intéresser à la manière dont notre profession pense - elle ne fait pas que panser !
La question du handicap est importante. Actuellement, les infirmières, notamment libérales, ne jouent aucun rôle de coordination avec le secteur médico-social ni avec le secteur social - je pense notamment aux auxiliaires de vie ou aux personnes qui assistent les personnes handicapées. Rien dans les textes réglementaires ne le permet. L'infirmier référent, au regard de sa connaissance du patient, pourrait assurer la coordination et l'orientation de celui-ci. Pour l'heure, cela se fait de manière informelle, sans base réglementaire.
Les infirmiers peuvent actuellement faire de la téléconsultation assistée. Ils sont d'ailleurs de plus en plus nombreux à s'inscrire dans cette démarche. J'ai été récemment auditionnée par la Caisse nationale de l'assurance maladie (Cnam), qui déplorait que la téléconsultation s'adresse essentiellement à des populations jeunes et urbaines, tandis que son utilisation reste insuffisante dans les déserts médicaux. Par leur rôle d'assistance, les infirmiers pourraient contribuer au développement de la téléconsultation. En effet, ils pourraient à la fois aider les personnes âgées ou vulnérables pour lesquelles l'usage des outils techniques de téléconsultation est parfois complexe et sécuriser la téléconsultation grâce à la vision clinique directe du patient. L'ordre a d'ailleurs travaillé il y a deux ans à un guide pratique de la télésanté à l'intention des infirmiers, accessible sur son site internet.
Concernant la formation, à l'issue de la promulgation de cette proposition de loi seront publiés un décret définissant les référentiels d'activités et de compétences et un arrêté comportant une liste d'actes. En outre, un nouveau référentiel pédagogique est en cours de finalisation. L'adaptation à ces nouvelles compétences devra être régulièrement traduite dans le référentiel pédagogique. Certains instituts de formation en soins infirmiers (Ifsi) nous interrogent notamment sur les certificats de décès. Une formation complémentaire est, pour l'heure, nécessaire pour les rédiger, mais à l'avenir, cette formation pourrait être directement intégrée au cursus. Ce référentiel de formation est en cours de finalisation : je ne peux donc me prononcer plus avant sur ce sujet.
Les quotas dans les différentes formations médicales et paramédicales sont décidés par l'État, ce qui est assez surprenant. L'Observatoire national de la démographie des professions de santé ne s'occupe pas de la formation des infirmiers, qui est régionalisée. Nous n'avons donc pas de véritable vision nationale.
Les évolutions des besoins de santé à horizon 2040-2050 rendront nécessaire la formation d'un nombre important d'infirmiers. Un travail devra sans doute être fait sur les conditions d'études. Actuellement, nous n'arrivons pas à amener en fin de cursus tous les étudiants entrant en première année. Plusieurs facteurs expliquent le taux de perte significatif.
Tout d'abord, les dispositifs d'orientation sont parfois en cause. En effet, ce n'est qu'au cours de la première année d'études que le jeune découvre la véritable nature de cette profession, et non au moment de son inscription.
Ensuite, les abandons en cours de cursus s'expliquent essentiellement par les conditions d'études et les difficultés des infirmiers à financer leur formation, dont l'organisation rend impossible d'occuper un emploi en parallèle. Or les indemnités sont nettement insuffisantes pour garantir un niveau de vie correct. Les représentants des étudiants pointent régulièrement cette difficulté.
En outre, la question de l'accès aux stages et de la reconnaissance du rôle des infirmiers à former leurs pairs doit également être posée. Les établissements manquent de professionnels dédiés au tutorat et à l'accompagnement des étudiants. Nous devons revenir à un cercle vertueux.
Mme Émilienne Poumirol. - Plusieurs syndicats et groupements collectifs d'infirmiers évoquent la nécessité d'une quatrième année de formation. C'est d'ailleurs ce qui se pratique dans beaucoup de pays européens. Nous avons d'ailleurs instauré une année supplémentaire pour les sages-femmes. Ces syndicats appellent également à inscrire la formation dans le cadre d'un parcours universitaire, afin d'éviter toute inégalité entre les régions, qui décident du nombre de places ouvertes en fonction de leurs moyens.
Que pensez-vous de l'instauration d'une quatrième année de formation pour le métier socle ?
Mme Sylvaine Mazière Tauran. - L'université forme déjà des professionnels de santé dans d'autres champs, sans que cela ne pose de problèmes d'hétérogénéité entre les différentes facultés. Les référentiels pédagogiques structurent les formations, même si des particularités régionales peuvent exister au regard des problématiques de santé publique qui y sont spécifiques. Les universités savent former depuis de nombreuses années : rien ne s'oppose à l'universitarisation de la formation infirmière. C'est le cas dans de nombreux pays européens, où l'on observe d'ailleurs plus d'effets vertueux que de difficultés. Nous sommes donc favorables à cette universitarisation.
Concernant la durée des études, la commission de l'ordre dédiée à la recherche et à l'universitarisation travaille sur le sujet. L'avis sera adopté au mois de juin. Je ne me permettrai donc pas de me prononcer pour l'heure.
M. Philippe Mouiller, président. - Mesdames, je vous remercie pour vos propos.
Cette réunion a fait l'objet d'une captation vidéo qui est disponible en ligne sur le site du Sénat.
II. EXAMEN DU RAPPORT
Réunie le mardi 29 avril 2024, sous la présidence de M. Philippe Mouiller, président, la commission examine le rapport de M. Jean Sol et Mme Anne-Sophie Romagny, rapporteurs, sur la proposition de loi (n° 420, 2024-2025) sur la profession d'infirmier.
Le compte rendu de la réunion sera publié ultérieurement
RÈGLES
RELATIVES À L'APPLICATION DE L'ARTICLE 45
DE LA CONSTITUTION ET DE
L'ARTICLE 44 BIS, ALINÉA 3,
DU RÈGLEMENT DU SÉNAT
(« CAVALIERS »)
Si le premier alinéa de l'article 45 de la Constitution, depuis la révision du 23 juillet 2008, dispose que « tout amendement est recevable en première lecture dès lors qu'il présente un lien, même indirect, avec le texte déposé ou transmis », le Conseil constitutionnel estime que cette mention a eu pour effet de consolider, dans la Constitution, sa jurisprudence antérieure, reposant en particulier sur « la nécessité pour un amendement de ne pas être dépourvu de tout lien avec l'objet du texte déposé sur le bureau de la première assemblée saisie »183(*).
De jurisprudence constante et en dépit de la mention du texte « transmis » dans la Constitution, le Conseil constitutionnel apprécie ainsi l'existence du lien par rapport au contenu précis des dispositions du texte initial, déposé sur le bureau de la première assemblée saisie184(*).
Pour les lois ordinaires, le seul critère d'analyse est le lien matériel entre le texte initial et l'amendement, la modification de l'intitulé au cours de la navette restant sans effet sur la présence de « cavaliers » dans le texte185(*). Pour les lois organiques, le Conseil constitutionnel ajoute un second critère : il considère comme un « cavalier » toute disposition organique prise sur un fondement constitutionnel différent de celui sur lequel a été pris le texte initial186(*).
En application des articles 17 bis et 44 bis du Règlement du Sénat, il revient à la commission saisie au fond de se prononcer sur les irrecevabilités résultant de l'article 45 de la Constitution, étant précisé que le Conseil constitutionnel les soulève d'office lorsqu'il est saisi d'un texte de loi avant sa promulgation.
En application du vade-mecum sur l'application des irrecevabilités au titre de l'article 45 de la Constitution, adopté par la Conférence des Présidents, la commission des affaires sociales a arrêté, lors de sa réunion du mardi 29 avril 2025, le périmètre indicatif de la proposition de loi n° 420 (2024-2025) sur la profession d'infirmier.
Elle a considéré que ce périmètre incluait des dispositions relatives au statut, aux compétences, aux conditions d'exercice et aux missions des infirmiers, de la pratique avancée infirmière et des spécialités infirmières.
En revanche, la commission a estimé que ne présentaient pas de lien, même indirect, avec le texte déposé, des amendements relatifs :
- à la pratique avancée et dépourvus d'effet sur la pratique avancée infirmière ;
- aux statuts, conditions d'exercice et compétences des autres professions de santé ;
- à l'organisation générale des établissements de santé ou des structures d'exercice coordonné.
LISTE DES PERSONNES ENTENDUES
· Conseil national de l'ordre des infirmiers (CNOI)
Sylvaine Mazière Tauran, présidente
Samira Ahayan, secrétaire générale
· Nicole Dubré-Chirat, députée, rapporteure et autrice de la PPL à l'Assemblée nationale
· Conseil nationale de l'ordre des médecins (CNOM)
Pr Stéphane Oustric, conseiller national, délégué général aux données de santé et au numérique
Alix Lefevre, conseillère juridique
· Fédération nationale des infirmiers (FNI)
Daniel Guillerm, président
Pascale Lejeune, secrétaire générale
· Syndicat national des infirmiers et infirmières libéraux (SNIIL)
John Pinte, président
· Convergence infirmière
Ghislaine Sicre, présidente
Judicaël Feigueux, vice-président
· Conseil national professionnel des inifirmiers anesthésistes (CNPIA)
Jérémy Gaillard, secrétaire
Christophe Paysant, président du SNIA, administrateur
Ghislaine Rouby, administratrice, présidente du CEEIADE
· Conseil national des professions infirmiers de bloc opératoire diplômés d'état (CNP-Ibode)
Christophe Verrier, président
Magali Delhoste, présidente de l'Union Nationale des Associations d'Infirmier(ière)s de Bloc Opératoire Diplômé(e)s d'État
Stéphane Guignard, secrétaire
· Collège des infirmières puéricultrices
Émilie Chollet, présidente du Ceepame
Elisa Guises, présidente de la Sorip
Claire Royer de la Bastie, présidente
· Direction générale de l'offre de soins (DGOS)
Clotilde Durand, cheffe de service ;
Romain Bégué, sous-directeur des ressources humaines du système de santé ;
Mélanie Marquer, sous-directrice adjointe des ressources humaines du système de santé
· Caisse nationale d'assurance maladie (CNAM)
Emmanuel Frère-Lecoutre, directeur de l'offre de soins
Véronika Levendof, chargée des relations avec le Parlement
· Union nationale des infirmiers en pratique avancée (UNIPA)
Emmanuel Hardy, président, IPA PCSPPCSP en soins primaires
Jordan Jolys, vice-président, IPA PSM en établissement public
· Association nationale française des infirmiers en pratique avancée (Anfipa)
Ludivine Videloup, infirmière en pratique avancée maladie rénale, vice-présidente
Stéphanie Malartre, infirmière en pratique avancée hémato, secrétaire
Perrine Boursin, infirmière en pratique avancée AVC
· Société française de recherche des infirmiers en pratique avancée (Sofripa)
Sébastien Chapdaniel, président société française de recherche des infirmiers en pratique avancée
Emmanuelle Fernandez, trésorière
· Mme Nicole Dubré-Chirat, députée Ensemble pour le République, rapporteur et autrice de la PPL à l'Assemblée nationale
· Collectif des infirmiers libéraux en colère
Gaëlle Cannat, présidente
Emilie Sehiliet, vice-présidente
Emilie Mazoyon, vice-présidente
· Confédération française démocratique du travail (CFDT) Santé Sociaux
Nathalie Pain, secrétaire générale adjointe
Romuald Foltz, secrétaire fédéral
· Confédération générale du travail (CGT) de la Santé et de l'Action Sociale.
Barbara Filhol, secrétaire fédérale
Sylvie Bardies, IDE au CH de Muret, pilote de la délégation CGT au CSFPH
Vincent Porteous, IADE CHU de Lille et SDIS 59, membre de l'UFMICT CGT
Jennifer Bouder, IDE au CH du Havre, membre de l'UFMICT CG
· Force ouvrière Services publics et de Santé (FO-SPS)
Didier Birig, secrétaire général
Gilles Gadier, secrétaire fédéral
· SUD Santé Sociaux
François Ringoot - secrétaire fédéral
· Union nationale des syndicats autonomes (UNSA) Santé et Sociaux Public et Privé
Yann Le Baron, secrétaire national
Aurore Dufour, membre du bureau national
Laurent Philippe, membre du bureau et membre du Haut Conseil des professions paramédicales (HCPP)
CONTRIBUTIONS ÉCRITES
· Association Nationale Française des Infirmières et Infirmiers Diplômés et Étudiants (ANFIIDE)
· Conseil national professionnel d'Anesthésie-Réanimation et Médecine péri-opératoire (CNP-ARMPO)
· Syndicat des anesthésistes (AAL)
· Société Française des Infirmiers en Santé Scolaire (SOFISS)
· Fédération Nationale des Étudiant·e·s en Sciences Infirmières - (FNESI)
· Collectif IADE régionaux
· Collectif Inter-blocs
· Infin'idels Syndicat des infirmiers libéraux
· Syndicat national des infirmiers-anesthésistes (SNIA)
· Syndicat national des professionnels infirmiers (SNPI)
· Comité d'Entente en Formation en soins infirmiers et cadres (CEFIEC)
· Union Fédérale des Médecins, Ingénieurs, Cadres et Techniciens (UFMICT CGT)
· LA LOI EN CONSTRUCTION
Pour naviguer dans les rédactions successives du texte, visualiser les apports de chaque assemblée, comprendre les impacts sur le droit en vigueur, le tableau synoptique de la loi en construction est disponible sur le site du Sénat à l'adresse suivante :
https://www.senat.fr/dossier-legislatif/ppl24-420.html
* 1 OMS, La situation du personnel infirmier dans le monde. Investir dans la formation, l'emploi et le leadership, 2020, pp. 38 et 39.
* 2 Le Conseil national de l'ordre des infirmiers (CNOI) recensait, de son côté, 565 553 infirmiers inscrits au tableau au 1er mars 2025.
* 3 Drees, « Le nombre d'infirmières augmenterait fortement d'ici à 2050, mais moins que les besoins en soins de la population vieillissante », décembre 2024.
* 4 Ibid.
* 5 Drees, Démographie des infirmières et des aides-soignantes, 19 juin 2024, p. 24.
* 6 Igas, Évolution de la profession et de la formation infirmières, p. 25.
* 7 Drees, Démographie des infirmières et des aides-soignantes, 19 juin 2024, pp. 21 et 22.
* 8 Article 8 de la convention infirmière.
* 9 Article 3.4 de la convention infirmière.
* 10 Livre III de la quatrième partie du code de la santé publique.
* 11 Articles 222-1 et suivants du code pénal.
* 12 Article R. 4127-70 du code de la santé publique.
* 13 Article L. 4161-1 du code de la santé publique.
* 14 Arrêté du 6 janvier 1962 fixant liste des actes médicaux ne pouvant être pratiqués que par des médecins ou pouvant être pratiqués également par des auxiliaires médicaux ou par des directeurs de laboratoires d'analyses médicales non médecins modifié.
* 15 Article L. 4311-1 du code de la santé publique.
* 16 Article L. 4161-1 du code de la santé publique.
* 17 Igas, Évolution de la profession et de la formation infirmières, octobre 2022, pp. 104 et suivantes.
* 18 Décret n°2002-194 du 11 février 2002 relatif aux actes professionnels et à l'exercice de la profession d'infirmier.
* 19 Décret n°2004-802 du 29 juillet 2004 relatif aux parties IV et V (dispositions réglementaires) du code de la santé publique et modifiant certaines dispositions de ce code.
* 20 Article R. 4311-1 du code de la santé publique.
* 21 Article R. 4311-2 du code de la santé publique.
* 22 Article R. 4311-3 du code de la santé publique.
* 23 Article R. 4311-4 du code de la santé publique.
* 24 Article R. 4311-5 du code de la santé publique.
* 25 Article R. 4311-7 du code de la santé publique.
* 26 Article R. 4311-8 du code de la santé publique.
* 27 Article R. 4311-9 du code de la santé publique.
* 28 Article R. 4311-14 du code de la santé publique.
* 29 Article R. 4311-15 du code de la santé publique.
* 30 Article 134 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 31 Article 25 de la loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 32 Ibid.
* 33 Article 34 de la loi n° 2022-140 du 7 février 2022 relative à la protection des enfants.
* 34 Article R. 4311-7 du code de la santé publique.
* 35 Décret n° 2018-805 du 25 septembre 2018 relatif aux conditions de réalisation de la vaccination antigrippale par un infirmier ou une infirmière.
* 36 Décret n° 2021-325 du 26 mars 2021 modifiant les décrets n° 2020-1262 du 16 octobre 2020 et n° 2020-1310 du 29 octobre 2020 prescrivant les mesures générales nécessaires pour faire face à l'épidémie de covid-19 dans le cadre de l'état d'urgence sanitaire.
* 37 Décision n° 2022.0036/DC/SESPEV du 27 janvier 2022 du collège de la Haute Autorité de santé portant adoption de la recommandation vaccinale intitulée « Élargissement des compétences en matière de vaccination des infirmiers, des pharmaciens et des sages-femmes ».
* 38 Article 33 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 39 Décret n° 2023-736 du 8 août 2023 relatif aux compétences vaccinales des infirmiers.
* 40 Article R. 4311-5-1 du code de la santé publique.
* 41 Article 2 de la loi n° 2023-379 du 19 mai 2023 portant amélioration de l'accès aux soins par la confiance aux professionnels de santé.
* 42 Article 29 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 43 Arrêté du 28 mai 2024 relatif aux effecteurs, au contenu et aux modalités de tarification des rendez-vous de prévention.
* 44 Article 36 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 45 Article 3 de la loi n° 2023-1268 du 27 décembre 2023 visant à améliorer l'accès aux soins par l'engagement territorial des professionnels.
* 46 Article 56 de la loi n° 2025-199 du 28 février 2025 de financement de la sécurité sociale pour 2025.
* 47 Décret n° 2025-371 du 22 avril 2025 relatif aux conditions de l'établissement des certificats de décès par les infirmiers diplômés d'État.
* 48 Article 51 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 49 Article L. 4011-1 du code de la santé publique.
* 50 Article L. 4011-1 du code de la santé publique.
* 51 Article L. 4011-3 du code de la santé publique.
* 52 Igas, Évolution de la profession et de la formation infirmières, op. cit., pp. 18 et 19.
* 53 Ibid., p. 52.
* 54 CNOI, communique de presse « COVID19 : L'Ordre National des Infirmiers alerte sur la situation des 700 000 infirmiers de France alors que l'épidémie s'accélère à nouveau », 11 octobre 2020.
* 55 IGAS, Évolution de la profession et de la formation infirmières, op. cit., p. 68, recommandation n° 20.
* 56 Catherine Deroche, Hôpital : sortir des urgences, rapport n° 587 (2021-2022), déposé le 29 mars 2022, p. 32.
* 57 Ibid., p. 33.
* 58 CNOI, communiqué de presse « L'Ordre national des infirmiers alerte de nouveau sur la situation de la profession et appelle à l'organisation des états-généraux de l'attractivité des professions de santé », 5 janvier 2022.
* 59 Drees, « Près d'une infirmière sur deux a quitté l'hôpital ou changé de métier après dix ans de carrière », juillet 2023.
* 60 Lettre ouverte du Collège de la HAS à tous ceux qui oeuvrent pour la qualité des soins et des accompagnements, mise en ligne le 31 mars 2022.
* 61 Loi n° 2025-74 du 29 janvier 2025 relative à l'instauration d'un nombre minimum de soignants par patient hospitalisé.
* 62 Arrêté du 25 juillet 2023 portant approbation de l'avenant no 10 à la convention nationale organisant les rapports entre les infirmiers libéraux et l'assurance maladie signée le 22 juin 2007.
* 63 Article 47 de la loi n° 2025-199 du 28 février 2025 de financement de la sécurité sociale pour 2025.
* 64 Article 5 des dispositions générales de la première partie de la NGAP.
* 65 Drees, Les dépenses de santé en 2023. Résultats des comptes de la santé, édition 2024, pp. 68 et suivantes.
* 66 Igas, Évolution de la profession et de la formation infirmières, op. cit., pp. 35 et 36.
* 67 Article L. 6314-1 du code de la santé publique.
* 68 Article L. 4130-1 du code de la santé publique.
* 69 Article L. 1111-14 du code de la santé publique.
* 70 Article L. 1111-15 du code de la santé publique.
* 71 Réponses écrites du Conseil national professionnel infirmier aux questions transmises par les rapporteurs.
* 72 Audition de Mmes Sylvaine Mazière Tauran, présidente, et Samira Ahayan, secrétaire générale, du Conseil national de l'ordre des infirmiers par la commission des affaires sociales, le mercredi 9 avril 2025.
* 73 Article R. 4311-3 du code de la santé publique.
* 74 Article L. 4301-1 du code de la santé publique.
* 75 Article L. 4321-1 du code de la santé publique.
* 76 HAS, Mettre en oeuvre la conciliation des traitements médicamenteux en établissement de santé. Sécuriser la prise en charge médicamenteuse du patient lors de son parcours de soins, février 2018.
* 77 Réponses de la direction générale de l'offre de soins aux questions transmises par les rapporteurs.
* 78 Igas, Évolution de la profession et de la formation infirmières, p. 34.
* 79 Audition précitée de Mmes Sylvaine Mazière Tauran, présidente, et Samira Ahayan, secrétaire générale, du Conseil national de l'ordre des infirmiers par la commission des affaires sociales, le mercredi 9 avril 2025.
* 80 Article L. 1411-11 du code de la santé publique.
* 81 Michel Varroud-Vial, « Organisation et gradation des soins : concepts et évolutions dans la législation en France », Actualité et dossier en santé publique, n° 107, juin 2019, p. 10.
* 82 Article 7 de la loi n° 2004-810 du 13 août 2004 relative à l'assurance maladie.
* 83 Article L. 162-5-3 du code de la sécurité sociale.
* 84 Article 36 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 85 Article L. 4130-1 du code de la santé publique.
* 86 Article 64 n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 87 Article L. 1411-11-1 du code de la santé publique.
* 88 Igas, Évolution de la profession et de la formation infirmières, octobre 2022, p. 56.
* 89 Corinne Imbert, rapport n° 48 (2023-2024) relatif à la proposition de loi visant à améliorer l'accès aux soins par l'engagement territorial des professionnels, déposé le 18 octobre 2023, p. 85.
* 90 Avenant 6 à la convention nationale des infirmiers libéraux a été approuvé par avis publié au Journal officiel du 13 juin 2019.
* 91 Article 29 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 92 Article 33 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 93 Article 134 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 94 Article 25 de la loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
* 95 Réponses écrites du CNOI au questionnaire des rapporteurs.
* 96 Réponses écrites de Convergence infirmière au questionnaire des rapporteurs.
* 97 Réponses écrites de la DGOS au questionnaire des rapporteurs.
* 98 Article R. 4112-2 du code de la santé publique.
* 99 Ordonnance n°2021-961 du 19 juillet 2021.
* 100 Décret n° 2024-258 du 22 mars 2024 relatif à la certification périodique de certains professionnels de santé.
* 101 Article L. 4022-1 du code de la santé publique.
* 102 Article L. 4022-3 du code de la santé publique.
* 103 La période court à compter de l'inscription à l'ordre, pour toute nouvelle activité ou reprise d'exercice, étant entendu qu'une interruption de plus de trois ans sur la période met fin à la période de certification, articles R. 4022-14 et R. 4022-16 du code de la santé publique.
* 104 Article L. 4022-2 du code de la santé publique.
* 105 Article L. 4022-7 du code de la santé publique.
* 106 Article R. 4022-9 du code de la santé publique.
* 107 Article R. 4022-7 du code de la santé publique.
* 108 Article L. 4022-10 du code de la santé publique.
* 109 Article R. 4022-6 du code de la santé publique.
* 110 Réponses écrites du Sniil au questionnaire des rapporteurs.
* 111 Convention nationale des infirmières et infirmiers libéraux conclue le 22 juin 2007.
* 112 Il peut également suffire d'avoir exercé 800 heures, soit six mois, en qualité de remplaçant d'infirmier libéral conventionné.
* 113 Article L. 4311-1 du code de la santé publique. L'article 1er de la présente proposition de loi, qui propose de réécrire cet article, ne revient pas sur cette distinction.
* 114 Décret n° 2004-802 du 29 juillet 2004 relatif aux parties IV et V (dispositions réglementaires) du code de la santé publique et modifiant certaines dispositions de ce code.
* 115 Article R. 4311-3 du code de la santé publique.
* 116 Article R. 4311-5 du code de la santé publique.
* 117 Article L. 4311-1 du code de la santé publique.
* 118 Arrêté du 28 mai 2024 relatif aux effecteurs, au contenu et aux modalités de tarification des rendez-vous de prévention.
* 119 Article 29 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 120 Article 5 des dispositions générales de la première partie de la NGAP.
* 121 Mme Nicole Dubré-Chirat, rapport n° 1029 (2024-2025) relatif à la proposition de loi sur la profession d'infirmier, déposé le 5 mars 2025, p. 32.
* 122 Article R. 4311-7 du code de la santé publique.
* 123 Article R. 4311-9 du code de la santé publique.
* 124 Article 73 de la loi n° 2021-1754 du 23 décembre 2021 de financement de la sécurité sociale pour 2022.
* 125 Article 74 de la loi n° 2021-1754 du 23 décembre 2021 précitée.
* 126 Article 40 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 127 Article 4 de la loi n° 2023-379 du 19 mai 2023 portant amélioration de l'accès aux soins par la confiance aux professionnels de santé.
* 128 Article 1er de la loi n° 2023-379 du 19 mai 2023 précitée.
* 129 Article 3 de la loi n° 2023-379 du 19 mai 2023 précitée.
* 130 Corinne Imbert, rapport n° 328 (2024-2025) relatif à la proposition de loi portant amélioration de l'accès aux soins par la confiance aux professionnels de santé, p. 25.
* 131 Le périmètre de l'expérimentation a récemment été étendu de six à vingt départements par l'article 67 de la loi n° 2025-199 du 28 février 2025 de financement de la sécurité sociale pour 2025.
* 132 Articles 1er, 3 et 4 de la loi n° 2023-379 du 19 mai 2023 portant amélioration de l'accès aux soins par la confiance aux professionnels de santé.
* 133 Article 2 de la loi n° 2023-379 du 19 mai 2023 précitée.
* 134 Article 33 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 135 Article 56 de la loi n° 2025-199 du 28 février 2025 de financement de la sécurité sociale pour 2025.
* 136 Article 73 et 74 de la loi n° 2021-1754 du 23 décembre 2021 de financement de la sécurité sociale pour 2022.
* 137 1965 aux États-Unis, 1967 au Canada
* 138 Dont l'Australie, l'Autriche, le Canada, l'Estonie, la France, Israël, la Lituanie, les Pays-Bas, la Norvège, la Pologne, le Portugal, la Slovaquie, la Suisse, le Royaume-Uni et les États-Unis.
* 139 Ce modèle existe par exemple en Australie, en Nouvelle-Zélande et au Royaume-Uni.
* 140 OCDE, avril 2024, « Advanced practice nursing in primary care in OECD countries. Recent developments and persisting implementation challenges. »
* 141 États-Unis, Canada, Royaume-Uni, Pays-Bas, Australie, Nouvelle-Zélande, Irlande.
* 142 Infirmiers anesthésistes, de bloc opératoire et puériculteur, voir infra.
* 143 La pratique avancée a été introduite en 1983 au Royaume-Uni, en 1997 aux Pays-Bas, en 2000 en Australie ou encore en 2001 en Irlande et en Nouvelle-Zélande.
* 144 Article 119 de la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 145 Article 1er de la loi n°2023-379 du 19 mai 2023.
* 146 Article L. 4301-2 du code de la santé publique.
* 147 Articles R. 4301-1 à R. 4301-8-1 du code de la santé publique.
* 148 Article R. 4301-1 du code de la santé publique.
* 149 Hors cas de la mention « urgences ».
* 150 Article R. 4301-3 du code de la santé publique.
* 151 Article R. 4301-5 du code de la santé publique.
* 152 Décret n° 2025-55 du 20 janvier 2025 relatif aux conditions de l'accès direct aux infirmiers en pratique avancée.
* 153 Article L. 4301-2 du code de la santé publique.
* 154 Article R. 4301-3 du code de la santé publique.
* 155 Arrêté du 25 avril 2025 modifiant l'arrêté du 18 juillet 2018 fixant les listes permettant l'exercice infirmier en pratique avancée en application de l'article R. 4301-3 du code de la santé publique.
* 156 Ordonnance n° 2018-20 du 17 janvier 2018 relative au service de santé des armées et à l'Institution nationale des invalides.
* 157 Article 34 de la loi n° 2021-1018 du 2 août 2021 pour renforcer la prévention en santé au travail.
* 158 Article D. 636-75 du code de l'éducation.
* 159 Article D. 636-75 du code de l'éducation.
* 160 Article D. 636-77 du code de l'éducation.
* 161 Article R. 4301-2 du code de la santé publique.
* 162 Article D. 636-78 du code de l'éducation.
* 163 Article L. 4301-1 du code de la santé publique.
* 164 Cour des comptes, juillet 2023, « Les infirmiers en pratique avancée : une évolution nécessaire, des freins puissants à lever ».
* 165 Arrêté du 17 janvier 2017 modifiant l'arrêté du 23 juillet 2012 relatif à la formation conduisant au diplôme d'État d'infirmier anesthésiste.
* 166 Article D. 636-69-1 du code de l'éducation.
* 167 Article R. 4311-11 du code de la santé publique.
* 168 Décret n° 2024-954 du 23 octobre 2024 relatif aux conditions de réalisation en bloc opératoire des actes et activités mentionnés à l'article R. 4311-11-1 du code de la santé publique par les infirmiers diplômés d'État.
* 169 Article 6 du décret n° 2024-954 du 23 octobre 2024 relatif aux conditions de réalisation en bloc opératoire des actes et activités mentionnés à l'article R. 4311-11-1 du code de la santé publique par les infirmiers diplômés d'État.
* 170 Article D. 612-34 du code de l'éducation.
* 171 Réponses écrites du CNPIA au questionnaire des rapporteurs.
* 172 Réponses écrites du CNP Ibode au questionnaire des rapporteurs.
* 173 L'intitulé exact de la recommandation est : « Étendre, sur la base de cette concertation, le cadre légal de la pratique avancée infirmière aux secteurs d'exercice des puéricultrices non couverts par l'article L. 4301-1 actuel (services départementaux de protection maternelle et infantile et d'aide sociale à l'enfance et établissements d'accueil du jeune enfant) ».
* 174 Article L. 4301-1 du code de la santé publique.
* 175 Article L. 4624-2-2 du code de la santé publique.
* 176 Appouvé par l'arrêté du 25 juillet 2023 portant approbation de l'avenant n° 10 à la convention nationale organisant les rapports entre les infirmiers libéraux et l'assurance maladie signée le 22 juin 2007.
* 177 Convention nationale des infirmières et infirmiers libéraux signée le 22 juin 2007.
* 178 Convention nationale des infirmières et infirmiers libéraux signée le 22 juin 2007.
* 179 Appouvé par l'arrêté du 25 juillet 2023 portant approbation de l'avenant n° 10 à la convention nationale organisant les rapports entre les infirmiers libéraux et l'assurance maladie signée le 22 juin 2007.
* 180 Telles que définies par la loi n° 85-30 du 9 janvier 1985 relative au développement et à la protection de la montagne et ses textes d'application.
* 181 Annexe I de la convention national des infirmières et infirmiers libéraux signée le 22 juin 2007.
* 182 Dans les Outre-mer, cette indemnité est majorée à 3,66 euros.
* 183 Cf. commentaire de la décision n° 2010-617 DC du 9 novembre 2010 - Loi portant réforme des retraites.
* 184 Cf. par exemple les décisions n° 2015-719 DC du 13 août 2015 - Loi portant adaptation de la procédure pénale au droit de l'Union européenne et n° 2016-738 DC du 10 novembre 2016 - Loi visant à renforcer la liberté, l'indépendance et le pluralisme des médias.
* 185 Décision n° 2007-546 DC du 25 janvier 2007 - Loi ratifiant l'ordonnance n° 2005-1040 du 26 août 2005 relative à l'organisation de certaines professions de santé et à la répression de l'usurpation de titres et de l'exercice illégal de ces professions et modifiant le code de la santé publique.
* 186 Décision n° 2020-802 DC du 30 juillet 2020 - Loi organique portant report de l'élection de six sénateurs représentant les Français établis hors de France et des élections partielles pour les députés et les sénateurs représentant les Français établis hors de France.